ОГЛАВЛЕНИЕ
Чаще всего катаракта глаза развивается у пожилых людей. Она может наступить также после травм или облучения. Встречается небольшой процент врожденной катаракты у новорожденных детей. Конечно же, возникает вопрос – как быстро катаракта развивается, можно ли замедлить и приостановить её развитие без операции.
Современная медицина позволяет диагностировать заболевание на начальных этапах. На сегодня наиболее эффективным является лечения болезни путем оперативного вмешательства. При этом, помутневший хрусталик заменяют на искусственный.
В статье вы познакомитесь с причинами заболевания и основными симптомами. Вашему вниманию описание современных методов лечения и основные меры профилактики.
Общая характеристика

Катаракта – это частичное или полное помутнение хрусталика глаза, расположенного внутри глазного яблока между радужкой и стекловидным телом. Хрусталик от природы прозрачный и играет роль естественной линзы, преломляющей световые лучи и пропускающей их к сетчатке.
Потерявший прозрачность хрусталик при катаракте перестаёт пропускать свет и зрение ухудшается вплоть до полной потери.
Катаракта является причиной слепоты и слабовиденья №1 в мире. Каждый шестой человек старше 40 лет имеет начальные помутнения в хрусталике, а к 80 годам катаракта развивается практически у каждого.
По данным статистики, распространенность этого заболевания в стране составляет около 3,5-3,7% населения, что позволяет предполагать наличие данного болезни почти у 5 миллионов россиян. В России женщины страдают данным заболеванием в 2 раза чаще, чем мужчины, что может быть связано с разной средней продолжительностью жизни.
Ежегодное в России выполняется около 500 000 операций по удалению катаракты, что почти в 3-4 раза меньше, чем требуется.
Причины
Поскольку ткань хрусталика лишена сосудов и нервов, воспалительных процессов в хрусталике не возникает. Но в нем, вполне могут наблюдаться изменения дистрофического характера, которые связаны с нарушением обмена веществ. Среди этих изменений первое место как раз и занимает помутнение хрусталика — катаракта.
Что касается тканей глаза, то больше всего стимулирует образование в клетках свободных радикалов солнечный свет. В результате воздействия света происходят сложные биохимические реакции, которые приводят к образованию чрезвычайно токсичных соединений. Их скопление как раз и ведет к необратимым изменениям белков хрусталика.
К сожалению, с возрастом снижается активность защитных процессов, которые предохраняют белки хрусталика от губительного воздействия свободных радикалов, и хрусталик теряет прозрачность.
Таким образом, причины развития катаракты связаны и непосредственно с нарушением питания глаза, и с ухудшением иммунитета.
Катаракта может развиться:
- у пожилых людей – возрастная катаракта (90% всех случаев катаракты);
- у людей после травм – травматическая катаракта (4%);
- после радиационного облучения – лучевая катаракта (3%);
- у новорождённых – врождённая катаракта (3%).
Развитию катаракты способствуют эндокринные расстройства (нарушение обмена веществ, сахарный диабет), авитаминоз, некоторые глазные заболевания, неблагоприятная экологическая обстановка, длительный приём определённых лекарственных препаратов. В последние годы было доказано, что причиной катаракты может также стать активное курение.
Чаще всего встречается возрастная катаракта. По статистике Всемирной организации здравоохранения, в 70-80% случаев катаракта развивается у людей после 70 лет. Считается, что катаракта – болезнь пожилых людей. Это не совсем верное утверждение.
Возрастная катаракта развивается вследствие возрастных изменений в организме, они наступают у каждого в своё время, поэтому с катарактой сталкиваются люди не только в пожилом, но и во вполне работоспособном возрасте – после 45 – 50 лет. Нередко возрастную катаракту называют старческой, но такое название уже нельзя считать корректным.
Основная причина развития возрастной катаракты – изменение биохимического состава хрусталика, обусловленное возрастными процессами в организме. Помутнение хрусталика с точки зрения функционирования организма человека – вполне естественное явление, поэтому от катаракты никто не застрахован.
Основная причина развития катаракты — старение организма. Различные вредные факторы заметно ускоряют этот процесс:
- Ультрафиолетовое излучение.
- Плохая экология.
- Курение.
- Избыточное потребление алкоголя.
- Неправильное питание, ожирение и малоподвижный образ жизни.
- Гипертоническая болезнь и сахарный диабет.
- Длительный прием кортикостероидных препаратов и статинов.
- Наследственные заболевания.
- Перенесенные во время беременности инфекции.
- Заболевания глаз — увеиты, иридоциклиты, глаукома, высокая близорукость.
- Травма глаза и перенесенные глазные операции.
- Тепловое и лучевое воздействие.
Врождённая катаракта составляет более половины всех врождённых дефектов органа зрения. Катаракта у новорождённых обусловлена генетическими изменениями в структуре белков, необходимых для обеспечения прозрачности хрусталика.
Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения.
Если же помутнение препятствует поступлению световых лучей к сетчатке, развитию центрального зрения у младенца, то необходимо как можно раньше удалить это препятствие для того, чтобы правильно развивалась зрительная система ребёнка.
Типы катаракты
В основе классификации катаракт лежат степень и локализация помутнений хрусталика. При этом заболевание может развиваться в раннем возрасте или в результате старения, а различные части хрусталика могут поражаться в разной степени.
Врожденная
Катаракты, которые выявляются при рождении или в очень раннем возрасте (в течение первого года жизни), называются врожденными или детскими. Они требуют срочного хирургического лечения, так как могут помешать формированию нормального зрения в пораженном глазу.
Ядерная
Ядерная катаракта — диагностируется, когда сильнее поражена центральная часть хрусталика, что является наиболее распространенной ситуацией.
Корковая
Корковая — когда помутнения наиболее заметны в коре, покрывающей хрусталик снаружи.
Субкапсулярная
Субкапсулярная — когда помутнение развивается в непосредственной близости от капсулы хрусталика, либо по передней, или, чаще, задней её части. В отличие от большинства катаракт, она может развиваться довольно быстро и более выраженно влияет на зрение, чем ядерные или корковые катаракты.
Можно выделить стадии возрастной катаракты:
- Зрелая катаракта.
- Перезрелая катаракта.
- Зрелая катаракта — вся область хрусталика занята помутнениями. Снижение остроты зрения до уровня светоощущения.
Перезрелая катаракта — дальнейшее прогрессирование катаракты сопровождается распадом хрусталиковых волокон, вещество хрусталика разжижается, хрусталик приобретает однородный молочно-белый оттенок. Хрусталиковые массы являются токсичными для глаза и хирургическое лечение в этой стадии не гарантирует восстановления зрительных функций и производится только с целью сохранения глаза.
Перезревание катаракты сопровождается признаками воспаления. Повышением внутриглазного давления и развитием сильного болевого синдрома.
Симптомы

Возрастная катаракта наиболее часто встречается у пациентов с катарактой. В результате старения организма хрусталик глаза становится плотным и мутнеет. Такая глазная катаракта может появиться уже после 40 лет, при этом Вы можете заметить или, наоборот, даже и не подозревать, что у Вас развивается катаракта глаза, что зависит от размеров и расположения помутнений хрусталика.
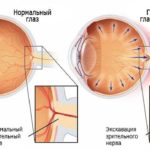
Описывая симптомы катаракты, следует вспомнить анатомию глаза, что позволит Вам лучше понять суть заболевания. В принципе, устройство глаза весьма похоже на устройство фотоаппарата. В фотоаппарате есть объектив, состоящий из системы линз, которые фокусируют изображение на фотопленку.
В человеческом глазу роль объектива выполняют две преломляющие линзы — роговица и хрусталик глаза, а роль фотопленки выполняет сетчатка, на которую попадает изображение, которое по волокнам зрительного нерва передается в мозг. Именно так выглядит упрощенная схема зрения.
Если катаракта локализуется на периферии хрусталика, то Вы не ощутите никаких значимых изменений в качестве зрения. Если же помутнение хрусталика локализуется в центре, то Вы можете заметить, что предметы вокруг видны нечетко, размыто.
При центральном расположении помутнений хрусталика симптомы катаракты глаза весьма характерны — на ярком свету, когда зрачок сужается, и весь свет идет через центр хрусталика, человек видит плохо, а в более темное время суток, в сумерках или в помещении, когда зрачок расширяется, становится видно лучше, так как часть света идет через периферические отделы хрусталика, которые остаются прозрачными.
Также симптомы катаракты могут проявляться в двоении изображения и светобоязни. При этом болезнь катаракта может развиваться как на одном, так и на обоих глазах.
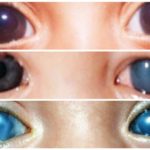
Как правило, катаракта глаза развивается постепенно, хрусталик постепенно становится все мутнее, и человек видит в тумане, который становится все гуще и гуще. Зрачок, который в норме выглядит черным, может побелеть, стать серым или приобрести желтоватый оттенок.
Иногда, к счастью довольно редко, глазная катаракта развивается очень быстро, почти мгновенно, сопровождается резким увеличением размеров хрусталика, что приводит к закрытию путей оттока внутриглазной жидкости из глаза, повышению внутриглазного давления и болям.
Так протекает «набухающая» катаракта, которая требует срочного хирургического лечения. Во всех остальных случаях признаки катаракты проявляются постепенно, в связи с чем пациенты обращаются к офтальмологу в уже развитой стадии заболевания.
Основные проявления:
- снижение контрастности или появление «размытости» изображения;
- двоение предметов и изображения;
- ощущение мелькания перед глазами пятен;
- светорассеяние (появление ореолов, наблюдающееся вокруг источника света);
- ухудшение цветового восприятия;
- светочувствительность;
- появление вспышек или бликов, особенно в темное время суток;
- затруднения при выполнении работы с мелкими деталями (например, вышивка, шитье, вязание);
- снижение остроты зрения, которое не поддается коррекции.
Последний симптом является очень характерным для катаракты. При этом могут происходить такие изменения рефракции, как появление или усиление близорукости, когда улучшается зрение вблизи и ухудшается вдаль.
Часто такое встречается у людей пожилого возраста: у них резко улучшается зрение (как им кажется поначалу) и они начинают читать без очков. Но это обманчивое явление: после непродолжительного периода зрение снова начинает падать.
Диагностика

Современные диагностические приборы и методики позволяют выявить катаракту даже на ранних стадиях. На начальной стадии развития катаракты человек может и не подозревать о наличии заболевания, однако биохимический процесс уже запущен, хрусталик постепенно потеряет прозрачность, а человек – зрение.
Многие путают катаракту с другим схожим по симптомам, но иным по своей природе возрастным изменением – возрастной дальнозоркостью. Точный диагноз поставит только врач-офтальмолог при помощи специальных приборов.
Основным в диагностике катаракты является осмотр с помощью световой (щелевой) лампы – биомикроскопия глаза. Важны также такие исследования как определение остроты зрения, осмотр глазного дна, исследование полей зрения, измерение внутриглазного давления.
Единственный эффективный способ избавиться от катаракты – хирургическое лечение, в ходе которого помутневший хрусталик заменяется на прозрачный искусственный, по своим свойствам максимально приближенный к природному.
Если у Вас есть симптомы катаракты, если Вы отмечаете снижение остроты зрения, потерю четкости изображения, то срочно обратитесь к своему врачу. С целью диагностики катаракты Вам выполнят комплексное обследование на современном оборудовании, которое включает:
- определение остроты зрения (визометрия);
- компьютерная кераторефрактометрия – метод исследования, при котором определяется степень рефракции глаза (близорукость, дальнозоркость, астигматизм), измеряется радиус кривизны и преломляющая сила роговицы;
- исследование переднего отрезка глазного яблока (биомикроскопия), что позволяет определить состояние радужной оболочки, помутнение хрусталика и его состояние;
- исследование угла передней камеры с помощью специальной линзы (гониоскопия);
- исследование поля зрения (компьютерная периметрия);
- измерение внутриглазного давления (тонометрия);
- определение состояния сетчатки и зрительного нерва в ходе осмотра глазного дна (офтальмоскопия);
- ультразвуковое исследование (сканирование) органа зрения для измерения толщины роговицы, глубины передней камеры глаза, толщины хрусталика, передне-заднего размера глазного яблока, определения состояния стекловидного тела и сетчатки;
- по показаниям: кератотопография для всестороннего исследования переднего отрезка глаза, позволяющая получить бесконтактным методом данные о кривизне передней и задней поверхности роговицы, а также значения толщины по всей площади роговицы.
По результатам обследования производится расчет оптической силы искусственного хрусталика глаза. Все исследования — высокоточные и совершенно безболезненные.
Как быстро созревает катаракта?
Хрусталик при возрастной катаракте мутнеет постепенно, процесс может занять от 4 до 15 лет. На начальной стадии катаракты помутнения могут затрагивать лишь периферию хрусталика, не попадать в оптическую зону и не влиять на зрение.
Затем изменения охватывают и центральную часть, препятствуя прохождению света, и зрение ощутимо ухудшается. При перезрелой катаракте острота зрения снижается до светоощущения.
По мере развития катаракты цвет зрачка вместо чёрного постепенно становится сероватым, серовато-белым, молочно-белым. В этих случаях катаракту можно заметить даже без специального оборудования.
Лечение
Единственным способом лечения катаракты является микрохирургическая операция, при которой удаляется помутневший хрусталик, а на его место имплантируется искусственная интраокулярная линза. Это одна из самых эффективных и безопасных операций в медицине. В подавляющем большинстве случаев пациент получает высокую остроту зрения.
Факоэмульсификация
Факоэмульсификация катаракты – это «золотой стандарт» в лечении катаракты во всем мире. С помощью ультразвука через микропрокол мутный хрусталик дробиться на мельчайшие кусочки и удаляется из глаза, а на его место имплантируется искусственная линза.
Золотой стандарт» лечения катаракты — ультразвуковая факоэмульсификация с имплантацией ИОЛ. Это быстрая и безболезненная операция с отличными результатами.
- Преимущества операции:
- Выполняется амбулаторно.
- Без боли и под местной анестезией.
- Без крови.
- Без швов.
- Длится 20 — 30 минут.
Важнейший вопрос для пациента – выбор искусственного хрусталика. Премиальные модели ИОЛ дают максимально качественное зрение, позволяют видеть вдаль и читать без очков, могут исправлять астигматизм.
Лечение катаракты лазером

Полностью лазерного лечения катаракты еще не существует. Лазер используется только для автоматизации некоторых этапов стандартной операции. С помощью него выполняются микроразрезы в роговице и деление хрусталика на кусочки. Дальнейшие манипуляции по удалению катаракты и имплантации ИОЛ выполняет хирург.
Стоимость операции с использованием лазера увеличивается в 2-3 раза по сравнению со стандартной методикой.
Да, это новая перспективная методика, но она еще мало распространена и увеличивает стоимость операции в 2-3 раза. Стоит отметить, что и время операции возрастает почти в 3 раза, что делает ее менее комфортной для пациента.
Экстракапсулярная экстракция катаракты – это классическая, но устаревшая операция, которая требует большого мастерства хирурга. В настоящий момент ее проводят только при абсолютных противопоказаниях к факоэмульсификации. Большой разрез, требует наложения швов на полгода, множество ограничений и длинный послеоперационный период сложно переносятся пациентом.
Фемтолазер обеспечивает крайне высокую точность выполнения основных этапов операции по удалению хрусталика:
- разрез роговицы для доступа инструментов,
- вскрытие передней капсулы,
- разрушение помутневшего хрусталика.
Кроме того, использование фемтолазера предоставляет широкие возможности по коррекции сопутствующего астигматизма. В настоящий момент существуют следующие фемтолазерные системы, применяемые в хирургии катаракты: Lens X (Alcon), Lens Art (Topcon), VICTUS (Baush+Lomb).
Стоит обратить внимание, что пациенты, которые пытаются лечить катаракту консервативными и/или народными средствами, могут слишком затянуть с визитом к врачу, а в случае прогрессирования катаракты это усложняет её экстракцию и повышает травматичность операции.
Осложнения хирургии
По данным Американского общества катарактальных и рефракционных хирургов, в США ежегодно выполняется около 3 миллионов операций по удалению катаракты (имплантаций ИОЛ) в год (данных по России нет).
При этом число удачных операций составляет более 98 процентов. Возникшие осложнения в настоящее время в большинстве случаев успешно излечиваются консервативным или хирургическим путём.
Наиболее часто встречающимся осложнением является помутнение задней капсулы хрусталика или «вторичная катаракта».
Установлено, что частота ее возникновения зависит от материала, из которого сделана линза. Так, для ИОЛ из полиакрила она составляет до 10%, в то время, как для силиконовых — уже около 40%, а для произведенных из полиметилметакрилата (ПММА) — 56%. Истинные причины, приводящие к этому, и действенные методы профилактики в настоящее время не установлены.
Считается, что данное осложнение может быть обусловлено миграцией в пространство между линзой и задней капсулой клеток эпителия хрусталика, оставшихся после удаления, и, как следствие, формированием отложений, ухудшающих качество изображения.
Второй возможной причиной считается фиброз капсулы хрусталика. Лечение проводится с применением ИАГ-лазера, при помощи которого формируют отверстие в центральной зоне помутневшей задней капсулы хрусталика.
В раннем послеоперационном периоде возможно повышение ВГД. Причиной этого может являться неполное вымывание вискоэластика (специальный гелеобразный препарат, вводимый внутрь передней камеры глаза для защиты его структур от повреждения) и попадание его в дренажную систему глаза, а также развитие зрачкового блока при смещении ИОЛ к радужке.
В большинстве случаев достаточно применения антиглаукомных капель в течение нескольких дней.
Грозным осложнением катаракты при затягивании с оперативным лечением является развитие вторичной глаукомы.
Помутневший хрусталик, набухая и увеличиваясь в размерах, занимает все больше места внутри глаза и препятствует нормальному оттоку внутриглазной жидкости. При повышении внутриглазного давления нарушается функционирование внутренних структур глаза, в том числе сетчатки и зрительного нерва.
Если своевременно не устранить причину вторичной глаукомы (в данном случае увеличенный набухший хрусталик), произойдет необратимая гибель волокон зрительного нерва и возвратить утраченные зрительные функции в полном объеме уже будет невозможно.
Показания к операции: когда речь идет о врожденной форме – оперироваться могут и младенцы. Людям преклонного возраста тоже не стоит волноваться – вмешательство проходит под местным наркозом и хорошо переносится.
Основные показания для ФЭК:
- ощутимое снижение зрения;
- необходимость лечения сетчатки, которому мешает катаракта (например, в том случае, когда лазер не может проникнуть внутрь глаза сквозь мутный хрусталик);
- декомпенсация глаукомы (часто, после замены хрусталика давление снижается);
- высокая близорукость, в особенности на одном глазу, при наличии или без наличия катаракты.
- Все же существует несколько случаев, когда процедура противопоказана:
- острые воспалительные заболевания глаза;
- диабетическая ретинопатия высокой степени риска, если только речь не идет о комплексной операции с удалением стекловидного тела;
- прорастание новообразованных сосудов в радужку;
- врожденные патологии размеров глаза (микро– и буфофтальм).
Глазные капли от катаракты
На сегодняшний день фармацевтическими компаниями предлагается большое количество медикаментозных средств для лечения катаракты без операции. Глазные капли от катаракты выпускаются промышленным способом, отличаются по цене, составу, эффективности, побочному действию.
Наиболее распространенные глазные капли от катаракты следующие: витайодурол, витафакол, вицеин, капли Смирнова, квинакс, офтан-катахром, сэнкаталин, тауфон. Такое разнообразие лекарственных средств для консервативного лечения катаракты связано с недостаточной ясностью причины ее возникновения.
Поэтому для медикаментозного лечения заболевания применяется так называемая заместительная терапия, которая заключается в том, что капли от катаракты содержат в своем составе вещества, с недостатком которых и связывается развитие болезни.
В составе всех капель от прогрессирования катаракты входят витамины (группы В, С, РР), йодистый калий, антиоксиданты (глутатион, цитохром С), аминокислоты, АТФ и ряд других веществ.
Реалии современной офтальмологии таковы, что ни для одного из препаратов не было проведено независимого от фармацевтической компании многоцентрового рандомизированного исследования его эффективности, то есть многочисленные капли от катаракты не имеют научной доказательной основы целесообразности своего применения.
Особого внимания заслуживают лишь глазные капли от катаракты Квинакс. Именно квинакс в некоторых исследованиях показал эффективность при лечении различных видов катаракты (старческой, диабетической, травматической, ятрогенной). Механизм действия квинакса уникален.
Квинакс содержит в своем составе вещества, активизирующие протеолитические ферменты, содержащиеся во влаге передней камеры глаза, которые лизируют (рассасывают) непрозрачные белки хрусталика. Поэтому для стабильного результата необходимо регулярное без перерывов применение препарата. Квинакс закапывают в больной глаз по 1 капле 3 раза в день.
Лечение катаракты без операции на ее начальных стадиях основано на регулярном применении различных глазных капель, однако хочется отметить, что применение средств консервативной терапии не ведет к рассасыванию уже имеющихся помутнений в хрусталике, исключение составляет квинакс, а лишь несколько замедляет их прогрессирование.
Глазные капли от катаракты не помогают избавиться от катаракты! Капли от катаракты могут только приостановить ее развитие.
Лечение народными методами

Лечение народными средствами катаракты глаза малоэффективно. Тем не менее, народное лечение катаракты содержит множество рекомендаций, хотя даже при регулярном применении лечение катаракты без операции с помощью различных природных компонентов не приносит ожидаемых результатов.
Ниже приведено наиболее распространенное лечение катаракты без операции методами народной медицины.
Так народное лечение катаракты рекомендует несколько раз в день до приема пищи выпивать свежевыжатый сок из следующих компонентов: морковь, петрушка, сельдерей. При этом морковный сок должен составлять около 40% получившегося объема.
Остальные ингредиенты добавляются одинаковыми частями. Также в рацион питания можно добавить ягоды черники и ягоды шелковицы, которые очень полезно употреблять в пищу в любых количествах.
Также лечение катаракты народными средствами содержит рекомендации по применению меда. При этом народное лечение катаракты глаза предписывает закапывать в глаза жидкий мед. Предварительно мед необходимо развести раствором антисептика, например 20% раствором сульфата натрия (альбуцид).
Процедура повторяется по одной капле три раза в день. Курс проводится в течение трех-четырех недель, затем делается недельный перерыв.
Но ни в коем случае лечение катаракты без операции с помощью нетрадиционных методов народной медицины не является альтернативой хирургического лечения.
Профилактика
Профилактика катаракты заключается в исключении или уменьшении влияния причин, по которым происходит помутнение естественного хрусталика.
Катаракту нельзя вылечить каплями! Все современные виды препаратов не возвращают прозрачность помутневшего хрусталика, а лишь немного замедляют прогрессирование помутнений.
Если говорить о практических советах, то к ним можно отнести следующие:
- Ограничить воздействие ультрафиолетового излучения на глаза.
- Отказ от курения.
- Ограничение потребления алкоголя.
- Контроль артериального давления.
- Борьба с лишним весом и здоровое питание.
- Контроль сахара крови у больных диабетом.
- Снижение уровня холестерина.
К профилактике катаракты относится борьба с близорукостью высокой степени и воспалительными заболеваниями — иридоциклитами и увеитами.
Полезные советы:
- Если вы обнаружили у себя или ваших родственников симптомы катаракты, то будет правильным прислушаться к следующим советам:
- Не доводите глаза до слепоты от катаракты.
- Запишитесь на консультацию к офтальмологу для подтверждения диагноза.
- Не занимайтесь самолечением.
- Рекламные обещания вылечить катаракту каплями и таблетками – это способ обмана недобросовестными предпринимателями.
- Успешный результат операции зависит на 90 % от профессионализма катарактального хирурга.
- Для максимального результата необходимо подобрать и точно рассчитать оптимальный для пациента искусственный хрусталик.
- У вас есть возможность разумно сэкономить на лечении, выбирая клиники, которые проводят специальные акции для своих пациентов.
Только профессиональный катарактальный хирург может гарантировать успешное проведение операции в 95-98 % случаев. Именно поэтому так важно правильно подходить к выбору глазной клиники и катарактального хирурга.
Источники: www.excimerclinic.ru, www.vseozrenii.ru, www.oftalmika.com, www.vseoglazah.ru, ochki-sidorenko.ru, www.ophthalm.com, visus.ua



Комментарии: