ОГЛАВЛЕНИЕ
Глаукома – это заболевание глаз, проявляющееся отклонением в норме внутриглазного давления. Оно делится на множество типов, в зависимости от этапа развития, причины образования, и сопутствующих болезней.
Каждая из этих подвидов глаукомы развивается по-разному и с разной скоростью, поэтому ориентироваться необходимо по проявившимся симптомам, чтобы сначала определить, какой вид глаукомы поразил Ваше око.
К сожалению, на данной стадии прогресса медицины нет возможности полностью избавиться от глаукомы, и назначенные медикаменты придётся принимать всю жизнь. Однако, какой бы способ не выбрал Ваш лечащий врач, все они уже доказали свою эффективность в торможении развития глаукомы, а это главным образом влияет на остановку потери зрения.
Анатомия и физиология путей оттока ВГЖ

Внутриглазная жидкость (ВГЖ) – важный источник питания внутренних структур глаза. Водянистая влага циркулирует преимущественно в переднем сегменте глаза. Она участвует в обмене веществ хрусталика, роговой оболочки, трабекулярного аппарата, стекловидного тела и играет важную роль в поддержании определенного уровня внутриглазного давления (ВГД).
Внутриглазная жидкость непрерывно продуцируется отростками цилиарного тела, накапливается в задней камере, которая представляет собой щелевидное пространство сложной конфигурации, расположенное кзади от радужки.
Затем большая часть влаги оттекает через зрачок, омывая хрусталик, после чего поступает в переднюю камеру и проходит через дренажную систему глаза, находящуюся в зоне угла передней камеры – трабекулу и шлеммов канал (венозный синус склеры). Из него внутриглазная жидкостьоттекает через выводящие коллекторы (выпускники) в поверхностные вены склеры.
Передняя стенка угла передней камеры образуется в месте перехода роговицы в склеру, задняя – образована радужной оболочкой, вершиной угла служит передняя часть цилиарного тела. Трабекула представляет собой сетевидное кольцо, образованное соединительнотканными пластинками, имеющими множество отверстий и щелей.
Трабекулярный аппарат представляет собой многослойный, самоочищающийся фильтр, обеспечивающий одностороннее движение жидкости из передней камеры в склеральный синус. Описанный путь является основным и по нему оттекает в среднем 85-95% водянистой влаги.
Кроме переднего пути оттока внутриглазной жидкости, выделяют и дополнительный: примерно 5-15% водянистой влаги уходит из глаза, просачиваясь через цилиарное тело и склеры в вены сосудистой оболочки и склеральные вены, формируя, так называемый, увеосклеральный путь оттока.
Состояние дренажной системы глаза может быть оценено с помощью специального метода исследования – гониоскопии. Гониоскопия позволяет определить ширину угла передней камеры, а также состояние трабекулярной ткани и шлеммова канала. Угол передней камеры может быть широким, средним и узким.
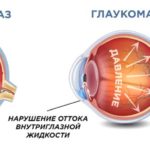
На основе данных гониоскопии выделяют разные клинические формы глаукомы. При открытоугольной форме глаукомыгониоскопически видны все детали угла передней камеры, при закрытоугольной форме детали угла скрыты от наблюдения. Между притоком и оттоком внутриглазной жидкости (ВГЖ) существует определенное равновесие.
Если оно по каким-то причинам нарушается, это приводит к изменению уровня внутриглазного давления (ВГД). При стойком и длительном повышении внутриглазного давления возникают препятствия (блоки), которые приводят к нарушению сообщений между полостями глазного яблока или закрытию дренажных каналов. Эти блоки могут быть преходящими (временными) или органическими (постоянными).
Как быстро прогрессирует глаукома?
Глаукома – это болезнь, протекающая без особых симптомов, но стоит ей развиться, то зрение может серьезно пострадать. Насчитываются несколько стадий развития глаукомы:
- Начальная стадия. В самом начале заболевания, границы зрительных полей находятся в норме. Есть различия в боковых участках зрительного поля, но они малозначительные. На начальной стадии глаукома достаточно неплохо поддается лечению, так что это лучшее время начинать терапию.
- Развитая стадия. Последующий процесс заболевания приводит к тому, что появляются явно выраженные различия зрительного поля, и зрение сильно падает. Диагностируется глаукома как раз на этой стадии. Из-за отсутствия признаков очень трудно диагностировать болезнь, обычно между начальной стадией и развитой проходит примерно два года.
- Глубокая стадия. В данном случае границы зрительного поля довольно стремительно сужаются, болезнь развивается к этому времени уже несколько лет. На этой стадии зрение заметно падает.
- Терминальная стадия. Происходит полная потеря зрения, лишь в отдельных случаях зрение может немного сохраниться.
Насчитывается свыше 60 всевозможных видов заболевания с характерными признаками. Глаукома любого вида, характерна поражением волокон зрительного нерва. Через время процесс переходит в стадию полной слепоты. Более ранний симптом болезни является плохой отток внутриглазной жидкости. Затем происходит изменение кровоснабжения тканей глаза.
Наиболее распространенная форма заболевания – это застойная глаукома, такая болезнь развивается постепенно. Сначала поражает один глаз, потом другой и происходит это в течение двух лет. В любом случае какая бы ни была форма заболевания, необходимо провести диагностику и взяться за лечение.
Механизм развития
Глаукому относят к мультифакторным заболеваниям с пороговым эффектом. Это означает, что для развития заболевания необходим целый ряд причин, которые в совокупности приводят к его возникновению. Особенно важны наследственность, индивидуальные особенности или аномалии строения глаза, патология сердечно-сосудистой, нервной и эндокринной систем.
В настоящее время ученые предполагают, что развитие и прогрессирование заболевания глаукомой – это последовательная цепь факторов риска, которые суммируются в своем действии, в результате чего запускается механизм, приводящий к возникновению заболевания.
Однако механизмы нарушения зрительных функций в патогенезе глаукомы до настоящего времени остаются недостаточно изученными. Основные этапы развития патологического процесса при глаукоме можно представить следующим образом:
- нарушение и ухудшение оттока водянистой влаги из полости глазного яблока, что может быть обусловлено массой всевозможных причин;
- повышение внутриглазного давления (ВГД) выше уровня, толерантного (переносимого, терпимого) для данного глаза;
- ухудшение кровообращения в тканях глаза;
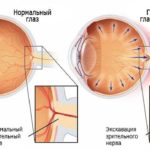
- гипоксия (нехватка кислорода) и ишемия (нарушение кровоснабжения) тканей в области выхода зрительного нерва;
- компрессия (сдавление) нервных волокон в зоне их выхода из глазного яблока, что приводит к нарушению их функции и гибели;
- дистрофия (нарушение питания), деструкция (разрушение) и атрофия зрительных волокон, распад их материнских ганглиозных клеток сетчатки;
- развитие так называемой глаукомной оптической нейропатии и последующей атрофии (гибели) зрительного нерва.
В зависимости от развитости глаукоматозного процесса часть нервных волокон зрительного нерва атрофируется, а часть находится в состоянии парабиоза (своего рода «сна»), что позволяет считать возможным восстановление их функции под влиянием лечения (медикаментозного или хирургического).
Из вышесказанного вытекает один важный постулат. Лечение глаукомы направлено, прежде всего, на нормализацию уровня внутриглазного давления (ВГД) и доведения его до индивидуального толерантного уровня – т.е. значений, переносимых зрительным нервом конкретного пациента (обычно 16-18 мм рт. ст. при измерении стандартным тонометром Маклакова).
Это так называемое давление цели – тот уровень ВГД, к которому стремится офтальмолог, назначающий капли и хирург, проводящий антиглаукоматозную операцию. Эффект лечения в первую очередь зависит от сохранности нервной ткани и поэтому, как правило, объективно можно сказать что зрительные функции, которые «забираются» глаукомой, обратно не возвращаются.
Кто входит в группу риска?

Иначе как объяснить тот факт, что офтальмологам часто приходится сталкиваться с абсолютно здоровыми людьми, страдающими этим опасным глазным недугом.
Более значимыми факторами риска являются возраст (старше 40 лет), рассовая принадлежность (азиатам и африканцам повезло здесь меньше всего) и неблагоприятная наследственность (наличие у человека близких родственников с глаукомой повышает для него риск болезни в 20 раз!).
Признаками, указывающими на глаукому, принято называть затуманенное зрение, появление сильных головных болей и радужных кругов вокруг источника света. Действительно, так может проявляться одна из форм заболевания – закрытоугольная глаукома. Именно при этой разновидности болезни возможен острый приступ, чреватый быстрой и необратимой потерей зрения.
Но на ее долю приходится не более 10% от общего числа всех случаев заболевания. В 90% случаев возникает открытоугольная глаукома. И вот она-то зачастую протекает совершенно бессимптомно. Так как поле зрения при этом сужается постепенно (процесс может продолжаться годами), люди иногда случайно обнаруживают, что один глаз у них уже не видит.
Главное (но не единственное) диагностическое исследование при глаукоме – тонометрия (измерение внутриглазного давления). Чем оно выше и чем дольше сохраняется на таком уровне, тем больше страдает зрительный нерв.
Однако внутриглазное давление – не постоянная величина: она различна для людей разного возраста, пола, конституции и даже темперамента, неодинакова она и при близорукости и дальнозоркости, может меняться в зависимости от времени суток и степени физической активности.
Поэтому высокое глазное давление – еще не повод для паники, хотя не обращать внимания на этот признак нельзя. Однако у 60% пациентов болезнь развивается при нормальном давлении, поэтому полагаться только на измерение внутриглазного давления не следует. Обязательно нужно использовать и другие способы диагностики:
- проверка остроты зрения по таблице с буквами;
- исследование поля зрения, в частности – измерение периферического зрения (его слабость – признак глаукомы);
- осмотр глазного дна и зрительного нерва при расширенном зрачке (с помощью специальных капель);
- гониоскопия (исследование путей оттока внутриглазной жидкости).
Для ранней и точной диагностики глаукомы может использоваться и компьютерный анализатор сетчатки
Классификация недуга
Различают врожденную глаукому, юношескую глаукому (ювенильную глаукому, или глаукому молодого возраста), первичную глаукому взрослыхи вторичную глаукому. Врожденная глаукома может быть генетически детерминирована (предопределена) или вызвана заболеваниями и травмами плода в период эмбрионального развития или в процессе родов.
К развитию врожденной глаукомы приводят инфекционные заболевания (краснуха, паротит (свинка), полиомиелит, тиф, сифилис и др.), авитаминоз А, тиреотоксикоз, механические травмы во время беременности, отравления, алкоголизация, воздействие ионизирующей радиации и др.
В 60% случаев врожденную глаукому диагностируют у новорожденных. Это состояние в медицинской литературе иногда называют терминами «гидрофтальм» (водянка глаза) или «буфтальм» (бычий глаз). Кардинальными признаками врожденной глаукомы являются высокое внутриглазное давление (ВГД), двустороннее увеличение роговицы, а иногда и всего глазного яблока.
Ювенильная (юношеская) глаукома возникает у детей старше трех лет. Предельный возраст для этого вида глаукомы – 35 лет. Первичная глаукома взрослых – наиболее часто встречаемый вид глаукомы, связанный с возрастными изменениями в глазу. На данном этапе основное внимание уделено именно первичной глаукоме взрослых, как наиболее распостраненному заболеванию.
Вторичная глаукома является последствием других глазных или общих заболеваний, сопровождающихся поражением тех глазных структур, которые участвуют в циркуляции внутриглазной влаги или ее оттоке из глаза.
- Открытоугольная глаукома – наиболее часто встречающийся вид глаукомы(до 90 %). При этой форме заболевания входные отверстия протоков, предназначенных для оттока внутриглазной жидкости, открыты и проблема возникает из-за засорения этих дренажных путей. Часто развивается бессимптомно долгие годы. Хорошо поддается лечению, особенно при раннем обнаружении.
- Закрытоугольная глаукома – развивается из-за того, что радужная оболочка увеличивается в размерах, становится шире и блокирует дренажные каналы. Внутриглазная жидкость не имеет путей оттока, накапливается.К этому состоянию могут привести, все действия, которые заставляют зрачок расширяться.
Например, когда Вы входите в темное помещение, при закапывании расширяющих капель в глаза и приеме некоторых медикаментов. При закрытоугольной глаукоме внутриглазное давление возрастает очень быстро (развивается так называемый острый приступ глаукомы). Чаще эта форма заболевания развивается у людей с дальнозоркостью.
- Глаукома с нормальным внутриглазным давлением – при этой форме заболевания происходит повреждение зрительного нерва несмотря на то, что давление внутри глазного яблока не является повышенным. Чаще развивается у людей имеющих факторы риска такие как, например, наследственная предрасположенность или сердечные заболевания. Непосредственные причины развития заболевания до сих пор не известны.
- Вторичная глаукома – Развивается как осложнение другой болезни или хирургического вмешательства на глазах, которые приводят к повышению давления внутри глазного яблока и повреждению зрительного нерва.Может появляться при катаракте, сахарном диабете, появлении опухоли или воспаления, при употреблении стероидных препаратов.
- Пигментная глаукома – форма вторичной открытоугольной глаукомы. Появляется, когда гранулы пигмента, находящегося в радужке глаза (пигментированной части глазного яблока), попадают во внутриглазную жидкость. Эти гранулы попадают в дренажные канальца и постепенно закупоривают их, что вызывает повышение давления.
- Псевдоэксфолиативная глаукома – этот тип вторичной открытоугольной глаукомы развивается, когда чешуйки, похожие на перхоть, отслаиваются от внутреннего слоя хрусталика и забиваются в угол между роговицей и радужкой, закупоривая протоки для оттока внутриглазной жидкости.
- Неоваскулярная глаукома – появляется при формировании новых кровеносных сосудов в радужке или около дренажных каналов глаза.
- Посттравматическая глаукома – может развиваться сразу или через несколько лет после операции, появляется после тупых или колотых травм глазного яблока.
- Врожденная глаукома – общий термин, используемый для обозначения глауком, диагностируемых в младенчестве или раннем детском возрасте. Нарушение оттока внутриглазной жидкости связано с наследственным дефектом, аномалиями развития или является следствием других заболеваний глаз.
Симптомы
Симптомы открытоугольной глаукомы:
- при этом заболевании отсутствуют болевые ощущения, развивается медленное ухудшение остроты зрения
- большинство людей не замечают этого постепенного снижения зрения, часто это выявляется только во время проверки зрения у врача.
Симптомы закрытоугольной глаукомы:
- затуманивание зрения
- появление ярких кругов в поле зрения
- сильная боль в глазах или голове
- тошнота и рвота
- внезапная потеря зрения
- в отличие от открытоугольной глаукомы симптомы появляются очень быстро. Развивается острый приступ глаукомы.
Симптомы врожденной глаукомы:
- чувствительность к свету (светобоязнь)
- помутнение роговицы
- увеличение глаза или роговицы
- повышенное слезотечение
- снижение зрения.
Клиническая картина первичной глаукомы

Предполагается, что перечисленные факторы приводят к ухудшению кровоснабжения мозга и глаза, нарушениям нормальных процессов обмена веществ в глазу.
В большинстве случаев открытоугольная глаукома возникает и прогрессирует незаметно для больного, который не испытывает никаких неприятных ощущений и обращается к врачу уже на поздней стадии заболевания, когда замечает ухудшение остроты зрения. Жалобы на появление радужных кругов вокруг источников света, периодическое затуманивание зрения отмечают только 15-20% больных.
Именно эти симптомы появляются при повышении внутриглазного давления (ВГД) и могут сопровождаться болью в надбровной области и голове. Открытоугольная глаукома поражает, как правило, оба глаза, в большинстве случаев протекая асимметрично. Ведущий симптом заболевания – повышение внутриглазного давления (ВГД).
Внутриглазное давление при открытоугольной глаукоме повышается медленно и постепенно по мере нарастания сопротивлению оттоку внутриглазной жидкости (ВГЖ). В начальный период оно носит непостоянный характер, затем становится стойким. Важнейшим диагностическим признаком открытоугольной глаукомы является изменение поля зрения.
Раньше всего эти дефекты определяются в центральных отделах и проявляются расширением границ слепого пятна, появлением дугообразных выпадений. Эти нарушения выявляются на ранних стадиях глаукомы, при специальных исследованиях полей зрения. Как правило, сами пациенты этих изменений в повседневной жизни не отмечают.
При дальнейшем развитии глаукоматозного процесса выявляются дефекты периферического поля зрения. Сужение поля зрения происходит преимущественно с носовой стороны, в дальнейшем сужение поля зрения концентрически охватывает периферические отделы вплоть до полной его потери. Ухудшается темновая адаптация.
Эти симптомы проявляются на фоне стойкого повышения внутриглазного давления (ВГД). Падение остроты зрения говорит уже о тяжелой, запущенной стадии болезни, сопровождается почти полной атрофией зрительного нерва. Закрытоугольная глаукома составляет 20-25% случаев заболевания первичной глаукомой. Женщины болеют чаще, чем мужчины.
Предрасполагающими факторами развития этой формы глаукомы являются:
- анатомическая предрасположенность;
- функциональные факторы закрытия угла передней камеры;
- возрастные изменения в глазу.
Анатомическими особенностями строения глазного яблока, предрасполагающими к развитию закрытоугольной глаукомы служат небольшой размер глаза, мелкая передняя камера, большой хрусталик, узкий угол передней камеры, дальнозоркость.
В начальной стадии это обусловлено механическим закрытием зоны трабекулы корнем радужки, что обусловлено анатомическими предрасположенностями глаза. При этом отток внутриглазной жидкости (ВГЖ) снижается. При полном закрытии угла передней камеры возникает состояние, называемое острым приступом закрытоугольной глаукомы. В интервалах между приступами угол открывается.
Во время подобных приступов постепенно формируются спайки между радужкой и стенкой угла передней камеры, заболевание постепенно приобретает хроническое течение с постоянным повышением внутриглазного давления (ВГД). В течении закрытоугольной формы глаукомы можно выделить такие фазы, как:
- преглаукома;
- острый приступ глаукомы;
- хроническое течение глаукомы.
Преглаукома встречается у лиц, у которых нет клинических проявлений заболевания, но при исследовании угла передней камеры обнаруживается что он либо узкий, либо закрытый. В период между преглаукомой и острым приступом глаукомы возможны преходящие симптомы зрительного дискомфорта, появление радужных кругов при взгляде на источник света, кратковременная потеря зрения.
Чаще всего эти явления возникают при длительном пребывании в темноте или эмоциональном возбуждении (эти состояния способствуют расширению зрачка, что полностью или частично снижает отток внутриглазной жидкости) и обычно исчезают самостоятельно, не вызывая большого беспокойства у больных.
Острый приступ глаукомы возникает под влиянием провоцирующих факторов, таких, как нервное напряжение, переутомление, длительное пребывание в темноте, медикаментозное расширение зрачка, длительная работа в положении с наклоном головы, прием большого количества жидкости. Иногда приступ появляется без видимой причины.
Больной жалуется на боли в глазу и в голове, затуманивание зрения, появление радужных кругов при взгляде на источник света. Болевые ощущения вызваны сдавлением нервных элементов в корне радужки и цилиарном теле. Зрительный дискомфорт связан с отеком роговицы.
При резко выраженном приступе могут появиться тошнота и рвота, иногда беспокоят боли, отдающие в область сердца и живота, иногда имитирующие проявления сердечно-сосудистой патологии.
При визуальном осмотре такого глаза без специальных приборов можно заметить только резкое расширение сосудов на передней поверхности глазного яблока, глаз становится «красным», несколько с синеватым оттенком (застойная инъекция сосудов). Роговица из-за развития отека мутнеет.
Обращает на себя внимание расширенный и не реагирующий на свет зрачок. На высоте разыгравшегося приступа может резко снизиться острота зрения. Внутриглазное давление может повышаться до 60- 80 мм рт. ст., отток жидкости из глаза прекращается почти полностью. На ощупь глаз плотный как камень.
Если в течении ближайших часов после развития приступа не снизить давление с помощью медикаментозных средств или хирургическим путем, глазу грозит безвозвратная потеря зрения! Острый приступ глаукомы является неотложной ситуацией и требует оказания экстренной медицинской помощи!
С течением времени заболевание приобретает хронический характер. Этот тип глаукомы протекает с прогрессирующим подъемом внутриглазного давления (ВГД), подострыми приступами и нарастающей блокадой угла передней камеры. Указанные процессы естественным образом заканчиваются развитием глаукомной атрофии зрительного нерва, потерей зрительных функций.
Варианты лечения
В первом выявленном варианте данного заболевания это консервативное лечение, назначение капельного режима определенных групп препаратов, режим подбирается индивидуально по назначению офтальмолога. Капли капаются по определенной схеме, постоянно. Очень важно донести до пациента, что данное заболевание требует постоянного медикаментозного режима.
Пик всегда тоже не очень хорош для нервной системы. С таким подъемом количество нервных клеток становится меньше, они не восстанавливаются. Поэтому ни в коем случае нельзя нарушать режим и самостоятельно отменять препараты. Каждая группа капается по определенной схеме. Есть определенный режим принятия препарата и закапывания капель.
Важно донести до пациента, что глаукома – это хроническое заболевание. Как любое хроническое заболевание, вылечить его нельзя, но возможно его поддерживать на том уровне, при котором оно выявлено. Сейчас фармфирмы активно работают над препаратами, чтобы капельные средства было более удобно применять, чтобы их применение свелось к одному разу в день.
Хотя действие препарата иногда 48 часов и чуть больше. Но это не значит, что надо ждать, пока оно кончится. Максимальный режим по дистанции – это раз в день. Либо утром и вечером капаются добавочные, поддерживающие препараты, в зависимости от того, какой эффект нужно достичь.
Если представить, что такое глаукома в гидродинамическом плане по глазу, то можно представить себе сферу, внутри которой постоянно вырабатывается жидкость, и она постоянно должна вытекать, иначе рано или поздно эта штука взорвется. Естественно, глаз не взрывается, он растравливает давление.
У нас вырабатывается внутриглазная жидкость, она через зрачок выходит в переднюю камеру. И через угол передней камеры уходит через шлем в канал, в нашу сеть. Что может приводить к повышению давления?
Первая причина – вырабатывается слишком много жидкости, и она через определенный объем отверстия не может уйти вовремя, создается избыток жидкости, которая и образует давление. Либо наоборот, жидкость вырабатывается в нормальном объеме, но испорчена система стравливания, система тока, и она на 50% уже не функционирует.
Соответственно, жидкость не может вытекать. Поэтому и лечение назначено в двух направлениях. Оно может действовать на уменьшение продукции внутриглазной жидкости и на систему активации, оттока. Либо это поддерживающее лечение, чтобы максимально снизить внутриглазное давление.
Как правило, один глаз еще нормально функционирует. Допустим, будут такие цифры, как 27 и 15. Необходимо достичь значения 15 на другом глазу, который будет оптимальным. Кстати, это является ошибкой при диагностике глаукомы, есть верхний и нижний уровень давления.
Если пациент попадает к офтальмологу с нормальным давлением на глазах, но на одном глазу уровень давления пониженной границы, а на другом глазу уровень давления в верхней границе. Значит, уже у него есть подозрения на глаукому, и он проходит определенное исследование.
Практически всегда проводится полное исследование организма. Это не значит, что все этапы обследования направлены на установку именно глаукомных вещей. Осматривается весь глаз, включающий биометрию и оси, и компьютерную периметрию. В истории пациента фиксируется: с какими функциями, с какими параметрами был глаз, чтобы оценить в последующем динамику развития процесса.
Иногда пациенты жалуются, что исследование слишком большое, оно не нужно. Это все нужно, его нельзя не провести, нужно снять очаг всего глаза и записать отправные точки в карту. Действительно, у пациента может быть нормальное давление на одном или другом глазу, лишь разница между показателями глаза 5 мм и более.
Поэтому если есть перекос в давлении глаз – это всегда не очень хорошо, это наводит врача на мысль, нет ли у пациента глаукомы. Как правило, это уже первая стадия. Пациенту повезло, что его поймали на самой ранней стадии развития этого заболевания. И здесь большой шанс пожизненно сохранить высокие зрительные функции и не испытывать проблем из-за утраты зрения.
Что делать, если при глаукоме не получается соблюдать капельный режим?
Происходят такие случаи, но редко. Вы же утром каждый день умываетесь, не забываете. Пациенты и будильник ставят, и метки на зеркале пишут. В большинстве своем они очень ответственно относятся к своему заболеванию. В пожилом возрасте единственное, что есть ценное, кроме накопленного за всю жизнь, это зрение.
Без зрения в пожилом возрасте очень тяжело обходится, потому что они не видят своих детей, не видят потомство своих детей, не могут ими заниматься. Они являются обузой для собственной семьи, не могут себя обслуживать, есть масса проблем. Поэтому пожилой человек очень ответственно относится к своему заболеванию.
Еще есть хирургическая операция, но она назначается, когда уже ничего не работает. Это может быть и первая стадия, когда нельзя добиться нормальных цифр внутриглазного давления посредством медикаментозного режима. Тогда назначается хирургическаю операция и формируется новый путь оттока для внутриглазной жидкости.
Бывают случаи, когда пациенты не воспринимают капли, аллергическая реакция на любой вид препаратов настолько высока, что они вынуждены прибегать к альтернативным способам. Это и лазерная хирургия, микроинвазивная. В случае, если лазерный путь создания дополнительного пути оттока малоэффективен, приходится использовать хирургическое лечение.
После хирургической операции по созданию альтернативного оттока человек нуждается в постоянном наблюдении. И рано или поздно ее эффект, к сожалению, заканчивается.
Правила закапывания препаратов
Зрение, утерянное вследствие глаукомы, не восстанавливается. Однако лечение, проводимое на начальных стадиях заболевания, может остановить прогрессирование заболевания и сохранить высокую остроту зрения. Поэтому так важна ранняя диагностика.
Возможное лечение включает в себя медикаментозную терапию, физиотерапию (в частности, стимуляцию зрительного нерва и сетчатки с помощью слабых электрических токов или магнитных полей), лазерное или хирургическое вмешательство, а также комбинацию перечисленных вариантов.
Выбор оперативного метода лечения глаукомы зависит от ее формы, стадии и наличия сопутствующей патологии. Наиболее щадящим и безболезненным является лазерный метод, но он эффективен только на ранних стадиях заболевания.
Как правило, лечение глаукомы начинают с применения капель, которые поддерживают баланс жидкости в больном глазу и не дают повышаться ВГД (84% пациентов лечатся консервативно). Эти препараты нужно капать 1–2 раза в день, и возможно, делать это придется всю жизнь. К сожалению, подавляющее большинство больных уже через год бросают это дело, и болезнь берет свое.
Поэтому консервативное лечение подходит далеко не всем, а только тем, кто относится к своему здоровью ответственно. Но помимо дисциплинированности больного для успешного лечения необходимо уметь правильно осуществлять такую, на первый взгляд, простую процедуру:
- Обязательно вымойте руки перед закапыванием и после него.
- Посмотрите вверх, указательным пальцем одной руки оттяните нижнее веко, а другой закапывайте лекарство. Конъюнктива вмещает только одну каплю, больше и не требуется. Вторую закапывайте, если вы не уверены в точном попадании.
- Отпустите веко, закройте глаз и пальцем осторожно прижмите угол глаза ближе к носу. Держите палец не меньше 2 минут. Таким образом вы предотвратите вытекание лекарства из глаза и его попадание в придаточные пазухи носа.
- Не прикасайтесь пальцами к кончику пузырька. Закройте его крышечкой, как только завершите процедуру.
- Если у вас дрожат руки, попросите кого-нибудь помочь вам или узнайте у врача или аптекаря о специальных приспособлениях для закапывания.
- Точно соблюдайте назначенный режим закапывания капель. Если вам предстоит уйти из дома надолго, не забудьте взять их с собой.
Срок годности глазных капель заводского производства – не менее 2 лет, но после вскрытия флакона ими можно пользоваться не более месяца. Приготовленные в аптеке хранятся 7 дней со дня приготовления. До вскрытия флакона капли можно держать при комнатной температуре в затемненном месте, а вскрыв – только в холодильнике.
О любых неприятных ощущениях от закапывания больной должен обязательно сообщить врачу: некоторые глазные капли противопоказаны при диабете, бронхиальной астме, хронических заболеваниях легких, сердечной недостаточности.
Источники: aibolita.ru, doctor.ru, nebolit.ru, kondrackaya.ru, medicalj.ru



Comments: