ОГЛАВЛЕНИЕ
Главным симптомом глаукомы является высокое давление в глазах, поэтому бороться с ней надо препаратами понижающих его. Полностью вылечить эту болезнь редко удается, но поддерживать хорошее зрение с помощью медикаментов можно.
С каждым годом появляется все больше пациентов, сейчас статистика показывает более 70 млн. Первую стадию глаукомы лечат с помощью медикаментов, а вот при запущенной форме применяют лазер. Это наиболее безболезненный и эффективный метод.
Существуют такие операции лазером: трабекулопластика, иридэктомия и гониотомия. В данной статье мы поговорим о данных методах, их показания и эффективность лечения при глаукоме.
Глаукома

Источник: celt.ru
Глаукома — одно из самых распространенных заболеваний глаз. Сегодня в мире насчитывается около 70 млн. человек с таким диагнозом. Прогнозы специалистов, отнюдь, не радуют: количество больных глаукомой в 2020 году может увеличится еще до 80 млн. Именно это заболевание занимает 2 место среди основных причин слепоты.
Если заметили, что у вас:
- снижение зрения;
- дымка перед глазами;
- радужное свечение от лампочки;
- туман перед глазами;
- боль над глазом;
- чувство давления в глазах;
- выпадение поля зрения.
Это может быть сигналом глаукомы, в таком случае, необходимо обратиться к офтальмологу, как можно скорее. На сегодняшний день именно операция глаукомы лазером является наиболее безболезненным и быстрым методом помощи при этой патологии.
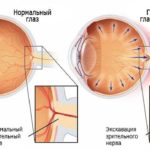
Глаукома — это хроническое прогрессирующее заболевание с изменениями в диске зрительного нерва, изменениями периферического зрения (поля зрения) и повышением внутриглазного давления. Глаукома медленно прогрессирует и при отсутствии лечения неизбежно приводит к потере зрения, то есть полной слепоте.
На ранних стадиях заболевание остается незамеченным, так как все процессы протекают безболезненно: жалобы отсутствуют. Специалисты насчитывают около 50 различных форм глаукомы. В большинстве случаев, болезнь поражает оба глаза. Есть вторичная и первичная глаукома, симптомы которых несколько отличаются.
Основным характерным признаком глаукомы является повышение внутриглазного давления (ВГД). Это происходит периодически или постоянно, что, в итоге, становится причиной поражения зрительного нерва. Диагностированная глаукома требует лечения на протяжении всей жизни.
При этом она скрытно продолжает разрушительные процессы в глазу. Если глаукому не лечили и позволили ей беспрепятственно развиваться, она неотвратимо приведет к снижению зрения и полной слепоте. В глазу, уже не различающем света, может появиться сильная боль, и тогда единственным возможным выходом из ситуации станет его удаление.
Хотя болезнь встречается в любом возрасте, медицинская практика свидетельствует, что молодые люди болеют глаукомой редко. Обычно она развивается после 40 лет. Вот почему, начиная с этого возраста, важно регулярно посещать офтальмолога, чтобы проверять состояние своих глаз и в целях профилактики измерять внутриглазное давление.
Виды и формы болезни

- открытоугольная глаукома
- закрытоугольная
Первую делят на первичную, псевдоэксфолиативную и пигментную, а вторую на острую и хроническую.
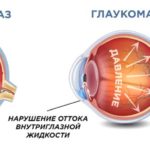
Открытая глаукома, причины, лечение и способы профилактики которой определяет врач, характеризуется открытым радужно-роговичным пространством. При этом отток жидкости внутри глаз уменьшается благодаря маленьким промежуткам между фонтановыми пространствами.
Таким образом жидкость скапливается и увеличивается давление, что влечет за собой возможное поражение и нарушение функционирования зрительного нерва, конечный результат при этом — полная потеря зрения.
Препараты и обстоятельства, при которых зрачок способен расшириться, могут спровоцировать блокирование радужной оболочкой оттока жидкости внутри глаз, ухудшение глазного кровотока.
Также в медицинской практике не редки случаи врожденной, ювенильной, вторичной глаукомы. При этом причины увеличения внутриглазного давления при вторичной глаукоме иногда связаны с патологиями развития глаза.
Существует много классификаций глаукомы по разным признакам, например, первичная, вторичная, врожденная, ювенильная. Однако наиболее важным и определяющим фактором, с точки зрения выбора метода лечения глаукомы, является ее клиническая форма, которую врач назовет вам сразу же после осмотра угла передней камеры.
При открытоугольной форме доступ к дренажной системе открыт, но ее собственная фильтрационная способность нарушена. Поэтому отток жидкости из глаза затруднен, что также приводит к повышению внутриглазного давления.
Открытоугольная форма может долго не проявляться, протекая бессимптомно. Именно на эту форму приходится около 90% случаев заболевания глаукомой.
После осмотра врач напишет вам заключение, где могут присутствовать латинские буквы А, В, С. Они обозначают уровень внутриглазного давления:
- А – давление в пределах нормы;
- В – умеренно повышенное давление;
- С – высокое давление.
В зависимости от выраженности изменений поля зрения различают четыре стадии болезни, которые влияют на выбор метода лечения глаукомы.
Причины
Глаукома — причины возникновения этой серьезной болезни различны, и сама она не является отдельно взятой патологией. Это группа болезней глаз, общая отличительная черта которых — увеличенное для данного пациента внутриглазное давление (ВГД).
В результате этого зрение нарушается, исчезает его острота, происходит истощение, а впоследствии и прекращение функционирования зрительного нерва. Иными словами, возможный конечный результат не вылеченного заболевания — полная слепота больного глаза.
Глаукома — мультифакторное заболевание, механизм развития которого запускается, как правило, по ряду причин, приводящих в совокупности к появлению болезни. Основные причины глаукомы глаза, а точнее факторы, способные спровоцировать патологию, следующие:
- Наследственность. Первичная открытоугольная форма болезни и, так называемая, глаукома с нормальным давлением имеют связь с изменениями в некоторых генах. Нередко глаукома возникает в результате врожденных патологий глаз, к которым наблюдается некая семейная предрасположенность.
- Половой и этнический факторы развития глаукомы. В связи с меньшим объемом передней камеры глаз жители азиатских стран более других склонны к появлению этого заболевания. Это же касается и женщин, имеющих меньший объем передней камеры глаза.
Представительницы прекрасной половины человечества страдают закрытой формой глаукомы гораздо чаще мужчин. А, например, этническое происхождение африканцев повышает для них риск встретиться с первичной открытоугольной формой глаукомы в три раза чаще, чем для других жителей планеты.
Симптомы

Наиболее распространенный признак, указывающий на открытоугольную форму заболевания, — изменение поля зрения. При этом самостоятельно такие изменения пациенты не замечают, обнаруживаются эти дефекты во время специального обследования.
При последующих стадиях глаукомы обнаруживается нарушение в периферическом поле зрения, адаптация к темноте значительно ухудшается. Такой симптоматике параллельно сопутствует ощутимое повышение внутриглазного давления.
При существенном снижении возможности видеть говорят о запущенной стадии глаукомы, когда не исключено практически абсолютное истощение зрительного нерва.
Резкое развитие болезни сопровождается позывами к рвоте, общим плохим самочувствием больного. Такое состояние требует немедленного медикаментозного вмешательства.
Общие признаки, по которым определяется врожденная глаукома у детей:
- слезящиеся глаза,
- сильная чувствительность к источникам света,
- судорожные сокращения век.
При обнаружении таких симптомов у грудничка, важно показать его врачу.
Диагностика

- Тонометрия
Проверка ВГД посредством специального аппарата — тонометра, который измеряет сопротивление роговицы давлению.
- Офтальмоскопия
Осмотр с применением офтальмоскопа — аппарата, с помощью которого просматривается внутреннее строение, полость глаза, предварительно закапанного специальными, расширяющими зрачок каплями. Затрагивая и нарушая функции зрительного нерва, глаукома меняет его внешне, что видно при осмотре глаза офтальмоскопом.
- Периметрия
Метод, с помощью которого посредством специального прибора, периметра, выявляется наличие и место расположения темных пятен в просматриваемой области. Гониоскопия. Метод, определяющий посредством особой линзы состояние угла передней камеры глаза.
- Пахиметрия
Диагностический метод, подразумевающий выполнение замеров роговицы, ее толщины. При показателях, указывающих на утолщенную роговицу, ВГД будет на самом деле ниже, чем в данных тонометрии. Тонкая роговица говорит о том, что ВГД выше, нежели видно на тонометре.
- Квантитативная статическая периметрия
Очень точный метод исследования поля зрения. Позволяет выявить дефекты поля зрения и получить их количественную оценку. На основании полученных данных устанавливается стадия заболевания. Контрольные исследования в течение года позволяют объективно оценить динамику заболевания, оценить эффективность лечения.
Важно вовремя начать лечение заболевания, ведь на первых стадиях симптомы и жалобы отсутствуют. Поэтому своевременное проведение полной диагностики имеет огромное значение.
Способы лечения заболевания
В борьбе с глаукомой глаз эффективна амбулаторная практика с использованием различных медицинских препаратов в виде капель, таблеток либо оперативное вмешательство (будь то лазерная или обычная хирургия).
Цель лечения — предотвратить развитие заболевания, снизить внутриглазное давление и уменьшить тем самым количество незрячих людей вследствие повышенного ВГД. Выбор метода лечения зависит от стадии развития болезни, ее типа, причины, по которой она появилась, а также от индивидуальных особенностей организма больного.
Лечение глаукомы – непростой и длительный процесс. Выбор врачом метода лечения будет зависеть от многих факторов: вида глаукомы, ее особенностей, стадии, тяжести течения, общего состояния здоровья пациента. На сегодняшний день выделяют три основных метода лечения глаукомы:
- медикаментозное лечение глаукомы;
- лазерное лечение глаукомы;
- хирургическое лечение глаукомы.
Медикаментозное лечение
Это консервативный метод лечения глаукомы, направленный, преимущественно, на снижение внутриглазного давления.
Как правило, это глазные капли, которые нужно будет закапывать в течение всей последующей жизни. Делать процедуру можно самостоятельно, и очень скоро она станет таким же привычным делом, как, скажем, чистка зубов по утрам и вечерам.
Старайтесь не коснуться кончиком пипетки ресниц и глазного яблока, чтобы не нарушить стерильность лекарства и не травмировать глаз. Срок годности глазных капель заводского производства – не менее 2 лет, но после вскрытия флакона ими можно пользоваться не более месяца.
Лазерное лечение глаукомы
Лазерное лечение глаукомы используются в офтальмологической практике с 70-х годов прошлого века и сегодня получили повсеместное распространение. Лазерное лечение глаукомы рекомендуется пациентам в случаях, когда эффект от применения медикаментозной (капельной) терапии недостаточен.
Лечение глаукомы лазером является уникальным методом современной лазерной офтальмохирургии. Лазер играет роль «лазерной иглы» или «лазерного ножа», с помощью которого можно производить операции на структурах дренажной системы глаза, не вскрывая глазное яблоко, то есть без разреза стенки глаза.
Лазерное лечение глаукомы давно уже зарекомендовало себя во всем мире как наиболее безболезненный и эффективный метод лечения глаукомы.
Широкое использование лазера для борьбы с глаукомой началось еще в 70-х годах прошлого века. В настоящее время с этой целью чаще всего применяют аргоновые, диодные и неодимовые YAG-лазер.
Независимо от типа используемого лазера лечение глаукомы направлено на нормализацию оттока внутриглазной жидкости из глаза, и, как следствие, снижение внутриглазного давления. При этом лечение глаукомы лазером может быть выполнено как самостоятельный метод лечения глаукомы, так и в комбинации с микрохирургической операцией.
Преимущества лечения глаукомы лазером:
- восстановление оттока внутриглазной жидкости из глаза по естественным путям;
- операция не требует проведения общего обезболивания, выполняется под местной анестезией (достаточно закапывания обезболивающих капель);
- лазерное лечение глаукомы проводится в амбулаторных условиях;
- низкая стоимость лечение;
- неинвазивность метода, что способствует низкой вероятности осложнений;
- отсутствие осложнений традиционной хирургии глаукомы;
- минимальный реабилитационный период.
В зависимости от используемой длины волны действие лазеров при глаукоме основано либо на нанесении локального ожога с последующей атрофией и рубцеванием ткани — лазеры-коагуляторы, либо на микровзрыве, который сопровождается разрывом ткани и ударной волной — лазеры-деструкторы.
Поэтому из всех предложенных типов лазерных операций наибольшее распространение получили лазерная иридэктомия (иридотомия) и лазерная трабекулопластика.
Назначить лазерную микрохирургию для лечения глаукомы может только врач, после того как будет проведена тщательная диагностика пациента и изучено его общее состояние. Также проводить такого рода лечения можно после определения формы и вида патологии.
Виды операций лазером

- Форма глаукомы
- Тяжесть заболевания
- Возраст пациента
- Наличие сопутствующих заболеваний
- Состояние глаза
- Уровень повышения внутриглазного давления
Оперативное лечение глаукомы с помощью лазера разделяют на следующие категории:
- Иридэктомия. Если у пациента наблюдается острое течение заболевания, с помощью лазера проделывается несколько отверстий в радужке глаза. Благодаря этому происходит более свободный отток внутриглазной жидкости (ВГЖ).
- Транссклеральная циклокоагуляция. Этот метод обычно практикуется при терминальной форме глаукомы. Суть его – сворачивание с помощью лазера ресничного эпителия.
- Трабекулопластика. Самый распространенный метод лечения, показанный на ранних стадиях открытоугольной глаукомы. Может осуществляться различными способами и лазерными установками.
Лазерная иридэктомия (иридотомия)
Лазерная иридэктомия – заключается в формировании небольшого отверстия в периферическом отделе радужки. Иридэктомия показана при функциональном зрачковом блоке и приводит к выравниванию давления между задней и передней камерами глаза, открытию угла передней камеры.
Показания к проведению иридэктомии:
- узкоугольная глаукома, первичная и вторичная закрытоугольная глаукома со зрачковым блоком;
- профилактика острых приступов глаукомы на парном глазу при положительных нагрузочных пробах;
- плоская радужка;
- иридовитреальный блок.
Лазерная иридэктомия (иридотомия) проводится в условиях местной анестезии в амбулаторном порядке. Закапывание обезболивающих капель (Инокаин, Алкаин) приводит к анестезии глаза. На роговицу устанавливается специальная гониолинза, которая фокусирует лазерное излучение на выбранный участок радужки.
Иридэктомия может проводиться в любом квадранте. Однако целесообразно выполнение нескольких иридотомий в истонченных участках радужной оболочки или естественных углублениях стромы радужки (лакунах) в разных ее секторах.
В ряде случаев происходит закрытие образованной колобомы радужки пролиферирующим пигментным эпителием. В таких случаях для формирования повторной иридотомии достаточно единственного лазерного импульса. Так легко добиться сквозной иридэктомии в тех случаях, когда при хирургической иридэктомии не был удален пигментный листок.
Лазерная иридэктомия при грамотном использовании лазерной техники позволяет купировать повышенное внутриглазное давление в 95-97% случаев. У некоторых пациентов достичь компенсации внутриглазного давления не удается в связи с выраженными органическими изменениями дренажной системы глаза.
Следовательно, лазерная иридотомия должна проводится как можно раньше, до образования рубцовых изменений дренажной системы глаза.
Лазерная иридэктомия также может выполняться с профилактической целью при истинной узкоугольной глаукоме, которая протекает в виде рецидивирующих острых приступов повышения внутриглазного давления.
Вероятность возникновения острого приступа глаукомы на парном глазу, если он ранее возникал на одном, составляет порядка 15-20%. Выполнение профилактической лазерной иридотомии всем таким пациентам позволяет предотвратить развитие глаукомы на другом глазу.
Лазерная трабекулопластика
Лазерная трабекулопластика является основной методикой лазерного лечения открытоугольной глаукомы. Суть трабекулопластики состоит в воздействии лазерного излучения на зону трабекулы в проекции шлеммова канала. Известно несколько вариантов лазерной трабекулопластики в зависимости от типа используемого лазера.
Трабекулопластика импульсным Nd:YAG-лазером обеспечивает длительный и стабильный гипотензивный эффект. Данная методика, получившая название «гидродинамическая активация оттока», была разработана в России проф. А.П. Нестеровым и проф. Е.А. Егоровым.
Проведение лазерной трабекулопластики. Операция выполняется под местной анестезией, в амбулаторном порядке. На глаз устанавливается специальная трехзеркальная гониолинза. При наиболее популярной сегодня методике линейной трабекулопластики ожоги наносят на зону шлеммова канала в один ряд.
«Золотым стандартом» лазерного лечения глаукомы является аргон–лазерная трабекулопластика, которая была предложена в 1979 году Wise и Witter. Техника операции состоит в нанесении лазерных коагулятов в зоне проекции шлеммова канала с использованием одних и тех же параметров лазерного воздействия.
Лазерная трабекулопластика аргоновым лазером вызывает натяжение и укорочение трабекулярной диафрагмы за счет сморщивания ткани в местах ожогов, расширение трабекулярных щелей, расположенных в зоне между ожогами, и, как следствие, приводит к улучшению оттока внутриглазной жидкости из глаза и снижению внутриглазного давления.
Лазерная трабекулопластика аргоновым лазером получила столь широкое распространение благодаря своей эффективности. Пятилетней компенсации внутриглазного давления удается достигнуть в 50% случаев, десятилетней — в 30% случаев. Вместе с тем операция имеет и свои недостатки.
Круг пациентов для аргон-лазерной трабекулопластики ограничен. Излучение аргонового лазера поглощается в основном пигментными клетками трабекулярной мембраны, то есть трабекулопластика достаточно эффективна лишь на глазах с выраженной пигментацией шлеммова канала.
Немаловажное значение имеет рубцовое перерождение области трабекулы под воздействием излучения аргонового лазера, вследствие чего трабекула становится непроницаемой для водянистой влаги, ток которой направляется в соседние, неповрежденные участки трабекулы.
Повторное воздействие аргонового лазера ведет к более интенсивному образованию рубцовой ткани и не только не снижает внутриглазное давление, но и ухудшает течение глаукоматозного процесса.
К осложнениям аргон-лазерной трабекулопластики относится реактивный подъем внутриглазного давления через 1-4 часа после операции у 30% оперированных пациентов и через 1-3 недели — у 2% пациентов. В случае проведения повторной трабекулопластики эффект от операции наблюдается только в 32% случаев.
Помимо этого аргоновый лазер имеет большую стоимость, слабую оптико-электрическую эффективность и ограничение времени работы по причине дегенерации плазменной трубы. Перечисленные факторы вынуждают искать новые способы доставки лазерного излучения для проведения трабекулопластики пациентам с открытоугольной глаукомой.
Селективная трабекулопластика
Селективная трабекулопластика в настоящее время получила наибольшее распространение. Техника селективной лазерной трабекулопластики практически не отличается от традиционной аргон-лазерной трабекулопластики.
При этом селективная лазерная трабекулопластика не вызывает термального повреждения ткани трабекулы и коагуляционного некроза ее клеток и коллагеновых волокон за счет очень короткой продолжительности импульса.
Селективная трабекулопластика избирательно воздействует на содержащие меланин клетки трабекулы, оставляя абсолютно интактными беспигментные клетки, не приводит к ожоговому повреждению клеток трабекулы, позволяя эффективно снизить внутриглазное давление.
Селективная лазерная трабекулопластика выполняется как самостоятельный метод лазерного лечения глаукомы в следующих случаях:
- в начальной и развитой стадиях глаукомы при субкомпенсации внутриглазного давления в случаях умеренной и выраженной пигментации трабекулярной зоны угла передней камеры;
- неэффективности проведенной ранее аргон-лазерной трабекулопластики;
- при лазерном лечении больных с псевдоэксфолиативной глаукомой и пигментной глаукомой.
Селективная трабекулопластика является безопасной и результативной процедурой. Компенсация внутриглазного давления отмечается уже к концу первых суток после операции и носит устойчивый характер.
Селективная трабекулопластика является более щадящей операцией, обеспечивает более высокий гипотензивный эффект по сравнению с аргон–лазерной процедурой, имеет менее выраженный реактивный синдром и эффективна у больных с ранее проведенной неудачной аргон–лазерной трабекулопластикой.
Главные преимущества лазерного лечения глаукомы методикой СЛТ – это:
- эффективное снижение внутриглазного давления – на 25-30% от исходного уровня у 80% пациентов;
- длительный результат – 18-24 месяца с возможностью повтора процедуры;
- безопасность – отсутствует выраженный термический эффект и сохраняется нетронутой анатомия трабекулярной сети;
- сокращаются финансовые затраты пациента на покупку глазных капель;
- исключаются случаи пропуска закапывания – постоянное внутриглазное давление в течение дня, вам не надо беспокоиться, что вы пропустили время закапывания капель или вам некому помочь закапать капли;
- снижение явлений раздражения и сухости глаза – отказ либо уменьшение количества закапываний снижает побочный эффект антиглаукомных препаратов – воспаление и сухость глаза;
- прекрасно переносится всеми пациентами – в отличие от медикаментов, на лазерное воздействие нет реакции непереносимости, рези, жжения и покраснения глаз.
СЛТ методика лечения глаукомы проводится амбулоторно.
Процедура проводится под местной анестезией (предварительно закапываются обезболивающие глазные капли), абсолютно безболезненна и занимает несколько минут. После проведения процедуры вам понадобится несколько раз прийти в клинику и убедиться в том, что внутриглазное давление снизилось до ожидаемого.
СЛТ – методика активно применяется в США и Европе с 1997 года. В 2001 году селективная трабекулопластика была одобрена комиссией FDA в США как эффективный метод лечения пациентов с глаукомой и широко внедрена в страховую медицину.
Эффективность СЛТ методики доказана многочисленными медицинскими исследованиями и рекомендована для первоначального лечения глаукомы Европейским глаукомным обществом.
СЛТ имеет большие преимущества перед традиционно используемыми в Украине лазерными методиками лечения глаукомы – аргон-лазерной трабекулопластикой и микроимпульсной лазерной трабекулопластикой.
СЛТ практически не оказывает термического воздействия на окружающие ткани и не вызвает нарушения в их структурах. Это даёт возможность неоднократно. при необходимости, повторять процедуру.
Недостатки лазерного лечения
Но несмотря на очевидные преимущества, использование лазера имеет и ряд недостатков:
- низкая эффективность и кратковременность гипотензивного эффекта при далекозашедшей стадии глаукомы;
- возможность реактивного синдрома, сопровождающегося повышением внутриглазного давления в первые часы после лазерного вмешательства и с развитием воспалительного процесса в дальнейшем;
- возможность повреждения клеток эндотелия роговицы, капсулы хрусталика и сосудов радужной оболочки;
- образование рубцовых сращений в области воздействия — угол передней камеры, зона иридэктомии.
Лечение глаукомы лазером эффективно лишь на ранних стадиях развития глаукомы. При далекозашедшей и терминальной стадиях глаукоматозного процесса лазерное лечение уже не показано вследствие низкого гипотензивного эффекта.
Хирургия глаукомы

Задача хирургического лечения глаукомы заключается в улучшении оттока внутриглазной жидкости за счёт создания нового пути оттока.
Наиболее распространённая операция, которая на сегодняшний день является «золотым стандартом» хирургии глаукомы – ситусотрабекулотомия. Эта операция называется фистулизирующей, поскольку по сути в результате её создаётся дозируемая микрофистула для эвакуации внутриглазной жидкости наружу глаза.
В результате операции формируется новый путь оттока жидкости из глаза наружу – в подконъюнктивальное пространство, где жидкость рассасывается.
Для создания этого нового пути оттока жидкости в наружной оболочке глаза под верхним веком выкраивается небольшой клапан, под которым и создаётся очень маленький искусственный туннель для оттекания жидкости из глаза.
В зависимости от стадии развития глаукомы и уровня первоначального внутриглазного давления операция может быть непроникающей (при более благоприятной ситуации) и проникающей (при более сложных случаях).
При проникающей синусотрабекулэктомии сразу создаётся туннель, позволяющий жидкости легко эвакуироваться из глаза. Иногда, если у пациента имеется катаракта, или большие размеры хрусталика затрудняют отток жидкости из глаза, одномоментно с операцией глаукомы выполняется и операция по замене помутневшего хрусталика – факоэмульсификация.
В каждом случае выбор операции индивидуален и зависит от многих составляющих. Операция выполняется амбулаторно, однако в течение последующего месяца пациенты нуждаются в контроле врача.
Надо помнить, что результаты хирургического лечения глаукомы всегда лучше, если операция производится в более ранние сроки. Поэтому, если попытки снизить давление с помощью медикаментов или лазерного лечения оказываются безуспешными, необходимо оперативно решать вопрос о хирургическом лечении.
В последние годы в хирургии глаукомы широко используется клапан EX-PRESS – устройство для фильтрации внутриглазной жидкости, изготовленное из медицинской стали. Предсказуемость и малоинвазивность таких операций позволяет обеспечить высокую эффективность их результатов и снижает риск возникновения осложнений.
Показания для имплантанции клапана EX-PRESS:
- неэффективность медикаментозной терапии;
- ранее оперированная глаукома;
- посттравматическая глаукома;
- постувеальная глаукома;
- неоваскулярная глаукома.
10 рекомендаций больным
Работайте столько, сколько позволяют возраст и общее состояние здоровья, не напрягайтесь. Избегайте физических и нервных перегрузок. Избегайте работу сопровождающуюся длительным наклоном головы. Смотреть телевизор можно, но тоже при хорошем освещении.
При чтении и другой напряженной зрительной работе делайте каждый час небольшие, перерывы на 10-15 минут. Питайтесь рационально соответственно возрасту, предпочитайте овощные блюда, рыбу, сырые овощи и фрукты, ограничьте животные жиры и сахар.
Если вы курильщик — бросьте курить немедленно! Никотин вреден для ваших глаз. Не носите тугих воротничков, галстуков — всего, что затрудняет кровообращение в области головы и шеи.
Для вас очень важен хороший сон. Введите в распорядок дня вечерние прогулки.
Точно соблюдайте назначенный режим закапывания капель. Если вам предстоит уйти из дома надолго, не забудьте взять их с собой.
При глаукоме резкая перемена освещения нежелательна для глаз, используйте солнцезащитные или фотохромные очки.
Регулярно посещайте лечащего врача. Даже при стабилизации внутриглазного давления контрольное обследование рекомендуется каждые 3 месяца.
Источники: linza.guru, oftalmika.com, еyesurgerycenter.ru, okulist.online, glazdok.ru, ailas.com.ua



Комментарии: