ОГЛАВЛЕНИЕ
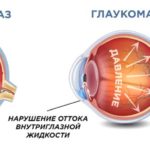
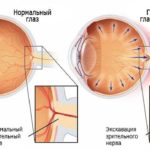
Глаукома – это заболевание глаз, для которого характерно повышение внутриглазного давления, отчего может изменяться нормальный отток жидкости внутри ока. Если сильно запустить заболевание, (а оно влияет на зрение во всех случаях), то можно навсегда лишиться способности видеть.
Сегодня, ввиду распространённости заболевания, используется широкий спектр методов борьбы с глаукомой, но каждый из методов определяется в зависимости от степени сложности развитого недуга. На начальных стадиях вполне возможно обойтись специальными каплями, которые замедляют процесс разрушения клеток, и нормализуют процессы внутри глаза. Однако, если случай запущенный, то необходимо обращаться за помощью к хирургу.
Лазерная трабекулопластика при глаукоме используется во многих клиниках, потому что это быстрый способ вернуть глазу естественное давление и обратить процесс утраты зрения, но такая методика имеет свои характерные противопоказания. О них читайте в нашей статье.
Что такое глаукома?

- Начальная стадия. Границы зрительного поля на начальной стадии глаукомы находятся в пределах нормы. Имеются незначительные изменения в боковых отделах зрительных полей. Глаукома на начальной стадии хорошо диагностируется, и это оптимальное время начала ее лечения. Начав терапию глаукомы при первых ее признаках, возможно сохранить хорошее зрение на долгие годы.
- Развитая стадия. Дальнейшее развитие глаукомы приводит к появлению достаточно выраженных изменений зрительного поля – поле зрения сужается на 10⁰ и более. Чаще всего глаукома диагностируется именно на этой стадии, при плановом визите к врачу. Диагностика на начальной стадии затруднена из-за отсутствия симптомов и неудобств для пациента. Как правило, между начальной и развитой стадиями проходит 1-2 года.
- Далеко зашедшая глаукома. В этом случае границы зрительных полей существенно сужаются, глаукома развивается к этому моменту уже несколько лет. Субъективно на этойстадии отмечается значительное ухудшение остроты зрения, «выпадение» зрительных зон.
- Терминальная стадия. На данной стадии происходит полная утрата зрения, в некоторых случаях сохраняется светоощущение или небольшие участки зрительного поля (обычно в височной зоне).
При глаукоме необходимо постоянное наблюдение у офтальмолога, в противном случае прогрессирование заболевания может ускориться. Консервативные методы лечения могут затормозить развитие глаукомы на долгие годы. Отдельно стоит отметить врожденную форму глаукомы, характеризующуюся быстрым развитием.
Как правило, врожденная глаукома поражает сразу оба глаза, при этом глазное яблоко заметно выпячивается вперед. Врожденная глаукома очень быстро прогрессирует, и при отсутствии лечения риск полной слепоты уже к 2-м годам составляет более 60%.
Одна из самых распространенных форм заболевания – застойная глаукома – характеризуется, напротив, длительным хроническим течением с медленным развитием симптомов. Чаще всего застойная глаукома развивается незаметно и поражает вначале один глаз, затем распространяясь и на второй. Как правило, между поражением первого и второго глаза проходит не более 1,5-2 лет.
Показания к проведению операции
Появление симптомов, указывающих на развитие заболевания – острый сигнал о том, что нужно срочно обратиться к врачу. Только специалист, проведя обследование, установит, какой формой глаукомы страдает пациент и выберет правильную тактику лечения. Большая часть пациентов страдает открытоугольной глаукомой.
В этом случае внутриглазное давление повышается постепенно из-за нарушений функций дренажной системы. К сожалению, при такой форме симптомы почти отсутствуют или мало заметны, и больной может столкнуться с тем, что в результате на одном из глаз будет полностью утрачено зрение.
Закрытоугольная форма характеризуется тем, что перекрыт доступ к дренажной системе, в результате наблюдается резкое повышение внутриглазного давления с нарушениями зрения, головной болью, другими болезненными явлениями. Результатом острого приступа глаукомы может быть полная слепота.
В зависимости от формы и стадии заболевания врач выберет метод лечения – консервативный, лазерный или хирургический. Как правило, в начале заболевания врач рекомендует консервативное лечение (капли для снижения давления) при условии периодического врачебного осмотра.
Если пациент обратился к врачу, когда болезнь развилась, ему может быть назначено лазерное лечение, которое направлено на устранение блоков при движении внутриглазной жидкости. Показаниями к лазерному лечению являются:
- функциональный зрачковый блок при первичной и вторичной закрытоугольной глаукоме, при смешанной форме глаукомы;
- профилактика изменений на втором глазу при первичной закрытоугольной глаукоме;
- особенности протекания послеоперационного периода после хирургической вмешательства;
- открытоугольная глаукома, которая не компенсируется медикаментозными средствами.
Оперативное лечение проводят на поздних стадиях заболевания, когда другие методы лечение не дают результата. Показаниями к операции являются:
- неустранимое существенное повышение давления на фоне лечения медикаментозными средствами;
- прогрессирующее сужение поля зрения;
- отрицательная динамика течения заболевания, неэффективность стабилизации патологического процесса.
Противопоказания
При медикаментозном лечении:
- индивидуальная реакция на препараты;
- устойчивость пациента к воздействию препарата;
- парадоксальный эффект – препарат вместо снижения вызывает повышение давления.
Решение о замене капель или изменении лечения принимает врач. При лазерном лечении:
- последние стадии глаукомы;
- терминальная стадия глаукоматозного процесса.
При хирургическом лечении:
- некоторые сопутствующие офтальмологические заболевания;
- если риск снижения остроты зрения превышает ожидаемый положительный эффект.
Суть операции
В процессе выполнения селективной лазерной трабекулопластики происходит выборочное воздействие лазерных лучей на пигментные клетки трабекулярной области переднего угла глаза. Операция проводится с помощью высокоточного современного лазера, имеющего длину волны 532 нм.
Во время операции на ограниченной области наносится порядка 50 точечных лазерных аппликатов. Процедура позволяет гарантированно добиться понижения уровня ВГД на 6 – 8 мм Hg. Эффективность операции выше у пациентов с начальной и развитой стадиях глаукомы, в далекозашедших стадиях заболевания она может иметь недостаточный или кратковременный эффект.
- Селективная лазерная трабекулопластика проводится амбулаторно, для обезболивания применяется местная капельная анестезия. Это позволяет избежать дополнительной нагрузки на сердечно-сосудистую систему, связанной с применением общей анестезии.
- Благодаря использованию самого современного оборудования, селективная лазерная трабекулопластика отличается низкой травматичностью, безболезненна, занимает минимум времени, имеет низкие риски интра- и послеоперационных осложнений.
- При наличии показаний, операция может проводиться повторно.
- Во время операции лазер не повреждает окружающие ткани, воздействуя исключительно на выбранную область.
- Методика является достойной альтернативой медикаментозному и хирургическому методам лечения глаукомы, а также другим лазерным методам лечения (таким как аргон-лазерная трабекулопластика).
После выполнения селективной лазерной трабекулопластики могут иметь место следующие осложнения:
- послеоперационные инфекционные осложнения (кератит, конъюнктивит), могут возникать в 3 – 5 % случаях;
- аллергические проявления (зуд, жжение, отек, покраснение слизистой оболочки глаза);
- кратковременное повышение уровня ВГД (на 1-7 сутки после операции);
- недостаточная эффективность процедуры (примерно у 12 % пациентов), что требует выполнения в дальнейшем хирургической операции.
Виды хирургического вмешательства
Так как глаукома – следствие плохого вывода внутриглазной жидкости (ВГЖ) и повышенного внутриглазного давления (ВГД), то естественно, что операция направлена на улучшение оттока и снижение ВГД. Раньше хирургическое лечение глаукомы проводилось скальпелем, а сегодня – лазером.
Трабекулоэктомия – микрохирургическая операция, во время которой из закупоренной трабекулярной сети изымается маленький кусочек ткани, чтобы создать новое отверстие для оттока ВГЖ. А из конъюнктивной ткани на радужной оболочке под верхним веком создается фильтрационная подушка, по сути – накопитель для влаги, откуда она вливается в общий кровоток.
Это самая частая операция при первичной открытоугольной форме, не поддающейся медикаментозной терапии. При успешном проведении ВГД снижается до нижней границы нормы и держится на таком уровне продолжительное время. Недостаток – большое количество осложнений.
Шунтирующее хирургическое лечение глаукомы – вживление искусственных дренажных приспособлений (имплантация шунта). Шунт – микроскопическая пластиковая трубочка, соединенная с накопителем, помещающимся под конъюнктивой через переднюю камеру глаза.
Принцип действия имплантируемой дренажной системы аналогичен созданному дренажу при трабекулэктомии. Показано при невозможности использования другого способа оперирования.
Вискоканалостомия – удаление лоскута склеры, на месте которого остается тонкая мембрана для облегчения оттока ВГЖ. Такая операция, сравнительно с двумя вышеописанными, хоть и считается менее проникающей, но и эффекта от нее меньше.
Непроникающая глубокая склерэктомия – облегчение оттока ВГЖ посредством истончения мембраны на водопроницаемом участке роговой оболочки. Проводится без вскрытия глаза, может сочетаться с имплантацией дренажных систем. Отзывы пациентов говорят, что эффективность метода наблюдается почти в 80% случаев.
Хирургическое лечение глаукомы предотвращает только прогрессирование болезни. Зрение же остается на существующем уровне, так как изменения зрительного нерва необратимы.
Лазерное лечение глаукомы
Лечение глаукомы лазером является уникальным методом современной лазерной офтальмохирургии. Лазер играет роль “лазерной иглы” или “лазерного ножа”, с помощью которого можно производить операции на структурах дренажной системы глаза, не вскрывая глазное яблоко, то есть без разреза стенки глаза.
Лазерное лечение глаукомы давно уже зарекомендовало себя во всем мире как наиболее безболезненный и эффективный метод лечения глаукомы. Широкое использование лазера для борьбы с глаукомой началось еще в 70-х годах прошлого века. В настоящее время с этой целью чаще всего применяют аргоновые, диодные и неодимовые YAG-лазер.
Независимо от типа используемого лазера лечение глаукомы направлено на нормализацию оттока внутриглазной жидкости из глаза, и, как следствие, снижение внутриглазного давления. При этом лечение глаукомы лазером может быть выполнено как самостоятельный метод лечения глаукомы, так и в комбинации с микрохирургической антиглаукоматозной операцией.
Преимущества лечения глаукомы лазером:
- восстановление оттока внутриглазной жидкости из глаза по естественным путям;
- операция не требует проведения общего обезболивания, выполняется под местной анестезией (достаточно закапывания обезболивающих капель);
- лазерное лечение глаукомы проводится в амбулаторных условиях;
- низкая стоимость лечения;
- неинвазивность метода, что способствует низкой вероятности осложнений;
- отсутствие осложнений традиционной хирургии глаукомы;
- минимальный реабилитационный период.
В зависимости от используемой длины волны действие лазеров при глаукоме основано либо на нанесении локального ожога с последующей атрофией и рубцеванием ткани — лазеры-коагуляторы, либо на микровзрыве, который сопровождается разрывом ткани и ударной волной — лазеры-деструкторы.
Поэтому из всех предложенных типов лазерных операций наибольшее распространение получили лазерная иридэктомия (иридотомия) и лазерная трабекулопластика.
Лазерная иридэктомия (иридотомия)
Лазерная иридэктомия – заключается в формировании небольшого отверстия в периферическом отделе радужки. Иридэктомия показана при функциональном зрачковом блоке и приводит к выравниванию давления между задней и передней камерами глаза, открытию угла передней камеры.
Показания к проведению иридэктомии:
- узкоугольная глаукома, первичная и вторичная закрытоугольная глаукома со зрачковым блоком;
- профилактика острых приступов глаукомы на парном глазу при положительных нагрузочных пробах;
- плоская радужка;
- иридовитреальный блок.
Лазерная иридэктомия (иридотомия) проводится в условиях местной анестезии в амбулаторном порядке. Закапывание обезболивающих капель (Инокаин, Алкаин) приводит к анестезии глаза. На роговицу устанавливается специальная гониолинза, которая фокусирует лазерное излучение на выбранный участок радужки.
В таких случаях для формирования повторной иридотомии достаточно единственного лазерного импульса. Таким же образом легко добиться сквозной иридэктомии в тех случаях, когда при хирургической иридэктомии не был удален пигментный листок.
Как свидетельствует опыт, лазерная иридэктомия при грамотном использовании лазерной техники позволяет купировать повышенное внутриглазное давление в 95-97% случаев. У некоторых пациентов достичь компенсации внутриглазного давления не удается в связи с выраженными органическими изменениями дренажной системы глаза.
Следовательно, лазерная иридотомия должна проводится как можно раньше, до образования рубцовых изменений дренажной системы глаза. Лазерная иридэктомия также может выполняться с профилактической целью при истинной узкоугольной глаукоме, которая протекает в виде рецидивирующих острых приступов повышения внутриглазного давления.
Вероятность возникновения острого приступа глаукомы на парном глазу, если он ранее возникал на одном, составляет порядка 15-20%. Выполнение профилактической лазерной иридотомии всем таким пациентам позволяет предотвратить развитие глаукомы на другом глазу.
Лазерная трабекулопластика
Лазерная трабекулопластика является основной методикой лазерного лечения открытоугольной глаукомы. Суть трабекулопластики состоит в воздействии лазерного излучения на зону трабекулы в проекции шлеммова канала. Известно несколько вариантов лазерной трабекулопластики в зависимости от типа используемого лазера.
Трабекулопластика импульсным Nd:YAG-лазером обеспечивает длительный и стабильный гипотензивный эффект. Данная методика, получившая название «гидродинамическая активация оттока», была разработана в России проф. А.П. Нестеровым и проф. Е.А. Егоровым.
Широкое распространение получили способы лечения открытоугольной глаукомы с помощью лазеров с непрерывным излучением, когда лазерная трабекулопластика выполняется медным, криптоновым или диодным лазером.
Операция выполняется под местной анестезией, в амбулаторном порядке. На глаз устанавливается специальная трехзеркальная гониолинза. При наиболее популярной сегодня методике линейной трабекулопластики ожоги наносят на зону шлеммова канала в один ряд.
«Золотым стандартом» лазерного лечения глаукомы является аргон–лазерная трабекулопластика, которая была предложена в 1979 году Wise и Witter. Техника операции состоит в нанесении лазерных коагулятов в зоне проекции шлеммова канала с использованием одних и тех же параметров лазерного воздействия.
Лазерная трабекулопластика аргоновым лазером вызывает натяжение и укорочение трабекулярной диафрагмы за счет сморщивания ткани в местах ожогов, расширение трабекулярных щелей, расположенных в зоне между ожогами, и, как следствие, приводит к улучшению оттока внутриглазной жидкости из глаза и снижению внутриглазного давления.
Также аргон-лазерная трабекулопластика способствует очищению трабекулярной мембраны от пигментных гранул и увеличению ее проницаемости для внутриглазной жидкости. Лазерная трабекулопластика аргоновым лазером получила столь широкое распространение благодаря своей эффективности.
Пятилетней компенсации внутриглазного давления удается достигнуть в 50% случаев, десятилетней — в 30% случаев. Вместе с тем операция имеет и свои недостатки. Круг пациентов для аргон-лазерной трабекулопластики ограничен.
Излучение аргонового лазера поглощается в основном пигментными клетками трабекулярной мембраны, то есть трабекулопластика достаточно эффективна лишь на глазах с выраженной пигментацией шлеммова канала.
Немаловажное значение имеет рубцовое перерождение области трабекулы под воздействием излучения аргонового лазера, вследствие чего трабекула становится непроницаемой для водянистой влаги, ток которой направляется в соседние, неповрежденные участки трабекулы.
Повторное воздействие аргонового лазера ведет к более интенсивному образованию рубцовой ткани и не только не снижает внутриглазное давление, но и ухудшает течение глаукоматозного процесса.
К осложнениям аргон-лазерной трабекулопластики относится реактивный подъем внутриглазного давления через 1-4 часа после операции у 30% оперированных пациентов и через 1-3 недели — у 2% пациентов. В случае проведения повторной трабекулопластики эффект от операции наблюдается только в 32% случаев.
Помимо этого аргоновый лазер имеет большую стоимость, громоздкую систему подачи питания, слабую оптико-электрическую эффективность и ограничение времени работы по причине дегенерации плазменной трубы. Перечисленные факторы вынуждают искать новые способы доставки лазерного излучения для проведения трабекулопластики пациентам с открытоугольной глаукомой.
Селективная трабекулопластика
Селективная трабекулопластика в настоящее время получила наибольшее распространение. Техника селективной лазерной трабекулопластики практически не отличается от традиционной аргон-лазерной трабекулопластики.
Импульсы наносятся на зону трабекулы, но вследствие большого размера пятна зоной взаимодействия лазерного излучения является вся область трабекулы, а не только проекция шлеммова канала.
При этом селективная лазерная трабекулопластика не вызывает термального повреждения ткани трабекулы и коагуляционного некроза ее клеток и коллагеновых волокон за счет очень короткой продолжительности импульса.
Селективная трабекулопластика избирательно воздействует на содержащие меланин клетки трабекулы, оставляя абсолютно интактными беспигментные клетки, не приводит к ожоговому повреждению клеток трабекулы, позволяя эффективно снизить внутриглазное давление.
Селективная лазерная трабекулопластика выполняется как самостоятельный метод лазерного лечения глаукомы в следующих случаях:
- в начальной и развитой стадиях глаукомы при субкомпенсации внутриглазного давления в случаях умеренной и выраженной пигментации трабекулярной зоны угла передней камеры;
- неэффективности проведенной ранее аргон-лазерной трабекулопластики;
- при лазерном лечении больных с псевдоэксфолиативной глаукомой и пигментной глаукомой.
Селективная трабекулопластика является безопасной и результативной процедурой. Компенсация внутриглазного давления отмечается уже к концу первых суток после операции и носит устойчивый характер.
Селективная трабекулопластика является более щадящей операцией, обеспечивает более высокий гипотензивный эффект по сравнению с аргон–лазерной процедурой, имеет менее выраженный реактивный синдром и эффективна у больных с ранее проведенной неудачной аргон–лазерной трабекулопластикой.
Подводя итоги, можно сказать, что лазерное лечение глаукомы на сегодняшний день не имеет аналогов в мире. Лечение глаукомы лазером при неэффективности медикаментозной гипотензивной терапии позволило многим пациентам сохранить зрение, избежать хирургической антиглаукоматозной операции, вернуло их к полноценной жизни.
Но несмотря на очевидные преимущества, использование лазера имеет и ряд недостатков:
- низкая эффективность и кратковременность гипотензивного эффекта при далекозашедшей стадии глаукомы;
- возможность реактивного синдрома, сопровождающегося повышением внутриглазного давления в первые часы после лазерного вмешательства и с развитием воспалительного процесса в дальнейшем;
- возможность повреждения клеток эндотелия роговицы, капсулы хрусталика и сосудов радужной оболочки;
- образование рубцовых сращений в области воздействия — угол передней камеры, зона иридэктомии.
Лечение глаукомы лазером эффективно лишь на ранних стадиях развития глаукомы. При далекозашедшей и терминальной стадиях глаукоматозного процесса лазерное лечение уже не показано вследствие низкого гипотензивного эффекта. Такой категории пациентов мы готовы предложить альтернативу лазерного лечения – микрохирургическое лечение глаукомы.
Послеоперационный период
В тех случаях, когда консервативное лечение оказалось неэффективным, справиться с глаукомой помогает операция. Выделяют два основных типа хирургических вмешательств при глаукоме: традиционная микрохирургия глаза и лазерная терапия.
Лазерное лечение также выполняется под местной анестезией, после операции пациент может уехать домой. Лазерная хирургия дает возможность значительно улучшить отток внутриглазной жидкости. После лазерной операции пациент может практически сразу вернуться впривычному ритму жизни, однако не рекомендуются сильные физические нагрузки и работа в наклоненном положении.
После лазерной операции, как и после традиционного вмешательства, необходимы регулярные осмотры у офтальмолога. До 1,5 месяцев после вмешательства может отмечаться затуманенность зрения. В том случае, если пациент принимает пилокарпин, зрение может улучшиться сразу после операции.
Сразу после вмешательства врач выдает пациенту глазные капли и дает подробные рекомендации по режиму дня и закапывания капель. Глазную повязку следует использовать в течение 1-1,5 недель после операции на улице. Дома повязку можно снимать на 4-й день.
Нередко прооперированный глаз раздражается ярким светом – в этом случае можно пользоваться солнцезащитными очками. Пищу можно принимать как обычно, но лучше исключить продукты, способные вызвать запор. Также не рекомендованы соленые блюда. После операции необходимо исключить алкогольные напитки.
Спать следует только на стороне здорового глаза либо на спине. Осмотр офтальмолога проводится на следующий день после вмешательства, далее – по состоянию глаза. Как правило, реабилитационный период после операции занимает не более 2-х недель.
Мнение врачей

Методика работает, она безопасна, а также освобождает пациента от финансовой нагрузки и устраняет риск несоблюдения режима. Может ли СЛТ стать заменой назначению гипотензивных препаратов при лечении первичной ОУГ? По мнению д-ра Хорхе Альварадо, работающего в университете Калифорнии, СЛТ не просто альтернатива медикаментозной терапии, это во многом еще и лучший выбор.
Доктора Х.Альварадо, Джей Катц из Глазного института Виллс и Томас Джефферсон из университета Филадельфии были приглашены для того, чтобы высказать различные точки зрения по поводу того, что же всетаки лучше — медикаментозная терапия или СЛТ для пациентов при впервые диагностированной первичной ОУГ.
Данные дебаты прошли в рамках симпозиума, состоявшегося на ежегодном собрании Американской академии офтальмологии в 2010 году. Д-р Альварадо, обращаясь к участникам симпозиума, сказал, что «СЛТ хорошо известна как эффективный метод лечения ОУГ. Этот факт признан в ряде публикаций в различных ведущих мировых журналах».
Он также отметил основополагающие работы д-ра Шломо Меламед из Израиля и ряда исследователей из Великобритании и США, показавших, что результативность СЛТ эквивалентна применению аналогов простагландина, которые являются на настоящий момент наиболее эффективными препаратами.
СЛТ в среднем понижает внутриглазное давление (ВГД) на 30%. Примерно в 20% случаев эффект не достигается, и это сходно тому, что мы наблюдаем при применении простагландинов. Вероятно, это происходит оттого, что механизмы действия простагландинов и СЛТ сходные.
«Если вы лечили пациента лазером, а затем назначаете ему аналоги простагландина для обеспечения дополнительного гипотензивного эффекта, то, скорее всего, вы его не получите. И это особенно характерно, как мы видим из публикаций, для случаев, когда количество лазерных импульсов удвоено (примерно до 200), а энергия снижена (до 0.7 мДж/импульс)».
Д-р Альварадо верит, что безопасность СЛТ можно считать доказанной. Как правило, имеется лишь транзиторная клеточная реакция и небольшой дискомфорт. Отсутствует аллергия или химические эффекты, которые мы нередко видим при применении препаратов, отметил он. «Считаю, что общее мнение специалистов заключается в том, что СЛТ лучше.
Также нельзя не отметить, что лазерное лечение дешевле, намного дешевле медикаментозной терапии. И это очень существенный момент, который мы должны принимать во внимание в современной экономической ситуации», подчеркнул докладчик.
Во многих исследованиях была показана экономическая эффективность СЛТ. «Таким образом, СЛТ является предсказуемой и эффективной. Проблема соблюдения медикаментозного режима полностью устраняется. Именно это дает нам основание рекомендовать лазерную трабекулопластику, СЛТ как первичную операцию», заключил д-р Альварадо.
Не будем торопиться, парировал д-р Катц. Действительно в ряде случаев лазерная трабекулопластика хороша, однако она не лишена ряда недостатков. Кроме того, ее эффективность в отдаленном периоде не доказана. «Имеются крайне скудные сведения относительно сохранности зрительных функций после лазерной трабекулопластики», сказал он.
При этом следует особо подчеркнуть, что в ряде долгосрочных исследований была показана эффективность медикаментозной терапии по предотвращению прогрессии заболевания, подчеркнул д-р Катц.
К этим исследованиям относятся изучение офтальмогипертензии — OHTS (Ocular Hypertension Treatment Study), проведенное на 1,600 пациентах, в котором отмечено, что в группе, получавшей медикаментозное лечение, прогрессия на протяжении 5 лет наблюдения была замедлена на 50%.
Сходно этому, при исследовании начальной глаукомы — CIGTS (Collaborative Initial Glaucoma Treatment Study) была выявлена сходная частота прогрессии заболевания у пациентов, которым проводили медикаментозное лечение, и у тех, которым выполняли трабекулэктомию.
Целый ряд исследований показал, что гипотензивный эффект лазерной трабекулопластики ниже, чем при использовании нескольких медикаментозных препаратов. Помимо этого, он имеет тенденцию к снижению с течением времени, подчеркнул д-р Катц.
Он упомянул также исследование по использованию лазеров при глаукоме — GLT (Glaucoma Laser Trial), в котором было отмечено, что только у 44% пациентов в течение 2-х лет после лазерного лечения было отмечена компенсация ВГД, а к исходу 7-летнего периода данная цифра снизилась до 20%.
«Есть ряд ситуаций, когда лазерная табекулопластика является реальной альтернативой из соображений безопасности, соблюдения режима, стоимости или же просто предпочтений самого пациента. Однако на настоящий момент это является лечением второй линии, в то время как медикаментозная терапия относится к лечению первого выбора для подавляющего большинства пациентов с ОУГ», заключил д-р Катц.
Возможные осложнения после оперативного вмешательства
Любое хирургическое вмешательство – это возможные осложнения. Так неуспешное лазерное лечение глаукомы может проявляться временной пеленой перед глазами, ореолами вокруг источников света, болями в глазах, виске или надбровной области. Если же операция проводилась с проникновением в глаз, то через 2-5 дня после нее могут появиться незначительные осложнения, серьезные – через 7-60 дней.
На видео так все просто: несколько секунд и проблема решена. Но почему-то умалчивается, что могут быть осложнения, что может быть постоянное слезовыделение и другие неприятные моменты. Иногда после оперирования бывает настолько сильное снижение ВГД, что восстановить его нормальный уровень невозможно.
Это приводит к уменьшению передней камеры и повреждениям роговицы. Отсюда нечеткое изображение, неприятные ощущения в прооперированном глазу. Если такое случится, то обращаться нужно туда, где было проведено лечение. Многие клиники лечат глаукомные глаза амбулаторно.
Но сейчас ведущие офтальмологические центры мира даже простейшее вмешательство стали делать в стационаре. При выборе клинике рекомендуется это учитывать. Несмотря на риски, цена зрения все же выше, тем более операция при глаукомном заболевании практически неизбежна. И очень радует, что отзывы людей чаще подтверждают эффективность оперирования.
Как жить с глаукомой?
Глаукома – коварное заболевание, способное навсегда лишить человека зрения. Зрение, утерянное после глаукомы, не может быть восстановлено никакими методами. Однако на ранних стадиях глаукомный процесс вполне возможно затормозить, сохранив зрение до конца жизни. При глаукоме очень важна ранняя диагностика и раннее же начало терапии.
К сожалению, делать это приходится до конца жизни. Это, на самом деле, достаточно непросто, поскольку человек фактически попадает в зависимость от препарата. Стоит же бросить на несколько дней, и глаукома резко начинает прогрессировать.
Кроме того, жизнь с глаукомой предполагает и определенные ограничения – так, человеку нельзя поднимать тяжести свыше 10 кг, заниматься тяжелым физическим трудом и силовыми видами спорта, необходимо также исключить частые психические нагрузки. Негативно на глаукомный процесс может повлиять и длительное пребывание на солнце.
Кроме того, следует регулярно измерять артериальное и внутриглазное давление, а также выполнять массаж плеч и шеи. При глаукоме нередко дают группу инвалидности, что само по себе влияет на жизнь человека. Первая группа инвалидности исключает возможность трудовой деятельности в принципе.
При 2 и 3 группе работать можно,однако круг возможных профессий существенно снижается – исключаются те виды деятельности, которые предполагают серьезную нагрузку на глаза. Жить с глаукомой достаточно непросто, особенно если процесс уже зашел далеко, и есть серьезные нарушения зрения.
Это может негативно сказаться даже на возможности обслуживать себя и зарабатывать на жизнь. К сожалению, проведение операции также не является выходом из ситуации. Операция поможет помочь стабилизировать внутриглазное давление, однако поврежденный зрительный нерв в норму вернуть уже невозможно.
Источники: eyesurgerycenter.ru, zorsokol.ru, kctg.com.ua, all-clinic.ru, prozrenie-nn.ru



Comments: