ОГЛАВЛЕНИЕ
Глаукома по характеру образования делится на открытоугольную и закрытоугольную. Первичная закрытоугольная глаукома – это поражение глазного нерва вследствие повышения внутриглазного давления.
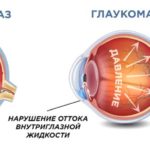
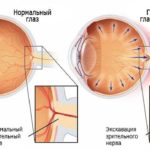
Из-за плохого выведения внутриглазной жидкости зрительная мышца со временем начинает атрофироваться, что ведёт за собой постепенное ухудшение зрения. Если этот процесс не остановить, то есть риск в скором времени ослепнуть без возможности возвратить видимость.
Данный тип глаукомы сложнее поддаётся лечению, потому что чаще всего глаз остаётся только оперировать. Но операция сама по себе не сложная, поэтому многие врачи не ждут прогрессивности заболевания, а отправляют пациента на хирургический стол.
Этиология

Выделяют три этиологических фактора: анатомическое предрасположение, возрастные изменения в глазу и функциональный фактор, непосредственно обусловливающий закрытие УПК.
Анатомическое предрасположение к заболеванию включает небольшие размеры глазного яблока, гиперметропическую рефракцию, мелкую переднюю камеру, узкий УПК, крупный хрусталик, а также увеличение его толщины в связи с набуханием, деструкцию и увеличение объема стекловидного тела.
К функциональным факторам относятся расширение зрачка в глазу с узким УПК, повышение продукции ВВ, увеличение кровенаполнения внутриглазных сосудов. Основным звеном в патогенезе ПЗУГ является закрытие УПК корнем радужки. Описаны следующие механизмы такой блокады.
- В результате плотного прилегания края зрачка к хрусталику В В скапливается в задней камере глаза, что приводит к выпячиванию кпереди корня радужки и блокаде УПК.
- Прикорневая складка радужки, образующаяся при расширении зрачка, закрывает фильтрационную зону узкого УПК при отсутствии зрачкового блока.
- Смещение стекловидного тела кпереди в результате скопления жидкости в заднем сегменте глаза может привести к возникновению витреохрусталикового блока. При этом корень радужки придавливается хрусталиком к передней стенке УПК.
- В результате образования спаек (гониосинехий) и сращения корня радужки с передней стенкой УПК происходит его облитерация.
Различают 4 клинико-патогенетические формы ПЗУГ: со зрачковым блоком (80 % больных); с плоской радужкой (10 %); с витреохрусталиковым блоком (1 %); с укорочением УПК («ползучая» глаукома — 7 % больных). Течение болезни волнообразное с приступами и спокойными межприступными периодами. Различают острые и подострые приступы ПЗУГ.
ВГД повышается до 40—60 мм рт.ст. В результате странгуляции части сосудов развиваются явления очагового или секторального некроза стромы радужки с последующим асептическим воспалением, образованием задних сине-хий по краю зрачка, гониосинехий, деформацией и смещением зрачка.
Спонтанное обратное развитие приступа, наблюдаемое в части случаев, связано с подавлением секреции ВВ и ослаблением зрачкового блока вследствие атрофии радужки в зрачковой зоне и деформации зрачка. Увеличивающееся количество гониосинехий и повреждение ТА при повторных приступах приводит к развитию хронической ЗУГ с постоянно повышенным ВГД.
Подострый приступ ПЗУГ протекает в более легкой форме, если УПК закрывается не на всем протяжении или недостаточно плотно. Подострыми называют такие приступы, при которых не развивается странгуляция сосудов и не возникают некротические и воспалительные процессы в радужке.
Больные жалуются на затуманивание зрения и появление радужных кругов при взгляде на свет. Болевой синдром выражен слабо При осмотре отмечается расширение эписклеральных сосудов, легкий отек роговицы и умеренное расширение зрачка. После подострого приступа не происходит деформации зрачка, сегментарной атрофии радужки, образования задних синехий и гониосинехий.
Течение ПЗУГсо зрачковым блоком. Глаукома начинается с острого или подострого приступа. В ранней стадии заболевания ВГД повышается только во время приступов, в меж-приступные периоды оно в пределах нормы.
После повторных приступов развивается хроническая глаукома, течение которой имеет много общего с течением ПОУГ: повышение ВГД отмечается постоянно, развиваются характерные для глаукомы изменения поля зрения и ДЗН. ПЗУГ с плоской радужкой характеризуется тем, что приступы глаукомы возникают при отсутствии зрачкового блока.
Передняя камера в таких случаях средней глубины и периферия радужки не прогибается кпереди. При гониоскопии в спокойном периоде обнаруживают узкий, часто щелевидный вход в бухту УПК.
Острый или подострый приступ возникает в результате блокады узкого УПК периферической складкой радужки при расширении зрачка под влиянием мидриатиков, эмоционального возбуждения, пребывания в темноте.
ПЗУГ с витреохрусталиковым блоком. Эта редкая форма глаукомы возникает в анатомически предрасположенных глазах (уменьшенный размер глазного яблока, крупный хрусталик, массивное ресничное тело) вследствие скопления жидкости в заднем отделе глаза. Иридохрусталиковая диафрагма смещается кпереди и блокирует УПК.
При этом хрусталик может ущемляться в кольце ресничного тела. Клиническая картина характерна для острого приступа глаукомы. Обращает на себя внимание плотное прилегание радужки по всей ее поверхности к хрусталику и очень мелкая, щелевидная передняя камера. Обычное лечение этой формы ПЗУГ неэффективно, поэтому она получила название злокачественная глаукома».
ПЗУГ с укорочением УПК («ползучая» глаукома). При этой форме глаукомы происходит постепенное сращение корня радужки с передней стенкой УПК, которое начинается от вершины угла и затем распространяется кпереди. Заболевание часто протекает незаметно, но у отдельных больных возникают подострые приступы глаукомы.
Причины возникновения и прогрессирования «ползучей» глаукомы не установлены. Этиология первичной закрытоугольной глаукомы связана с большим числом факторов, включающих:
- индивидуальные анатомические особенности;
- интенсивность и характер возрастных изменений в различных структурах глаза, особенно в его дренажной системе;
- индивидуальные особенности обменных процессов;
- состояние нервной и эндокринной систем организма.
Все эти факторы в той или иной степени генетически детерминированы. Значительную роль в патогенезе ПЗУГ играют анатомические предрасполагающие факторы;
- переднее положение иридохрусталиковой диафрагмы;
- более мелкая передняя камера; в среднем на 1 мм мельче, чем в глазах с открытым широким УПК; у женщин мельче, чем у мужчин;
- увеличение хрусталика, его переднезаднего размера, в течение всей жизни приводит к смешению хрусталика ближе к роговице, в то время как экваториальный рост ослабляет связочный аппарат, позволяя иридохрусталиковой диафрагме легко смещаться кпереди, делая переднюю камеру более мелкой.
- укорочение переднезадней длины глаза. Как правило, это сочетается с гиперметропической рефракцией, передним расположением хрусталика, маленьким диаметром роговицы. По этой причине нанофтальм увеличивает риск развития ЗУГ.
В патогенезе ПЗУГ важную роль играет повышение давления в задней камере, которое бывает и в норме из-за физиологической подвижности зрачка. Расширение зрачка создаёт условие для образования складчатости корня радужки.
Зрачковый блок вызывает повышение ВГД в задней камере, корень радужки смещается кпереди, формируя бомбаж радужки. Соприкосновение радужной оболочки с задней поверхностью роговицы, трабекулой и кольцом Швальбе вызывает блокаду УПК с последующим повышением ВГД.
Если блока-да УПК захватывает весь периметр, развивается острый приступ. Непосредственные причины развития острого приступа глаукомы — переохлаждение, эмоциональные нагрузки, медикаментозный мидриаз, работа, связанная с длительным наклоном головы, приём большого количества жидкости.
При ЗУГ с плоской радужкой блокада УПК происходит постепенно, развивается нарушение оттока водянистой влаги из передней камеры, сопровождающееся повышением ВГД и уплощением радужной оболочки. Этому может способствовать переднее расположение отростков цилиарного тела, переднее прикрепление радужки, формирование «клювовидного» профиля УПК с уменьшением объема его бухты.
В патогенезе «ползучей» глаукомы большое значение придают радужной оболочки на область трабекулярной ткани, формированию передних синехий, что и приводит к повышению ВГД. Патогенез ЗУГ с витреохрусталиковым блоком до конца не ясен.
Это давление в задней камере и ведёт к окклюзии УПК, возникновению гониосинехий и органической блокаде угла. Возникает ситуация перманентного острого приступа. Злокачественная глаукома может быть спонтанная, но чаще всего (от 1,5 до 10% случаев) развивается после антиглаукоматозных операций.
Острый приступ глаукомы
Чаще всего непосредственной причиной острого приступа глаукомы являются: эмоциональное возбуждение, длительная и тяжелая работа с наклоном головы, пребывание в затемненном помещении, прием большого количества жидкости, переохлаждение или прием возбуждающих медикаментозных препаратов.
Обычно приступ развивается во второй половине дня или вечером. Больной начинает отмечать затуманивание зрения, появление радужных кругов при взгляде на источник света. Основная жалоба — боль в глазу, иррадиирующая по ходу тройничного нерва в область лба и половику головы со стороны поражения.
Из общих симптомов характерны замедление пульса, тошнота, иногда рвота, которая связана с перевозбуждением парасимпатической иннервации. Объективно вначале отмечается расширение эписклеральных сосудов, а в дальнейшем развивается застойная инъекция, при которой расширяются не только передние ресничные артерии, но и их ветви.
Роговица становится отечной (вследствие отека эпителия и стромы), менее чувствительной; передняя камера — мелкой, водянистая влага теряет свою прозрачность (из-за выпота белка). Радужка куполообразно выпячивается, рисунок ее становится тусклым и сглаженным; зрачок расширяется и приобретает зачастую неправильную форму, реакция зрачка на свет отсутствует.
В хрусталике появляются помутнения в виде белых пятен, расположенных преимущественно в передних и средних субкапсулярных слоях. Отек роговицы затрудняет осмотр деталей глазного дна, однако можно рассмотреть отечный диск зрительного нерва, расширенные вены сетчатки; в некоторых случаях — кровоизлияния в области диска зрительного нерва и парацентральных участках сетчатки.
Клинически это проявляется образованием задних синехий по краю зрачка, появлением гониосинехий, очаговой атрофии радужки, деформацией и смещением зрачка. Фаза обратного развития приступа обусловлена снижением секреции водянистой влаги и выравниванием давления между передней и задней камерой (диафрагма глаза смещается кзади, уменьшается бомбаж радужки, угол передней камеры частично или полностью открывается).
Гониосинехии, сегментарная и диффузная атрофия радужки, смещение и деформация зрачка остаются навсегда. Эти последствия оказывают влияние на дальнейшее течение глаукомного процесса и при повторных приступах приводят к развитию хронической закрытоугольной глаукомы с постоянно повышенным ВГД.
Причины появления

- Наследственную предрасположенность. Если у родителей имеются трудности со зрительным органом и отмечается узкий канал, то вероятность проявления болезни увеличивается в несколько раз.
- Регулярное или периодическое поднятие глазного давления. Этот фактор является одним из самых главных, что говорит о скоплении влаги в глазу.
- Наличие плохих привычек в виде курения, принятия спиртных напитков или длительное сидение за компьютером. Все эти факторы влияют на зрительной орган, но по своему. Курение приводит к разрушению сосудистых стенок, что ведет к ухудшению кровотока.
Спиртное оказывает токсическое действие на все структуры организма. А работа за монитором провоцирует проявление синдрома сухих глаз и покраснения.
- Принадлежность к этнической подгруппе. По статистике, около восьмидесяти процентов населения, страдающие глаукомой, являются люди восточной национальности.
- Работа на вредном производстве.
- Заболевания глаз хронического характера. К ним относят катаракту, иридоциклит и травмирование глаз.
- Болезни системного типа. Сюда можно отнести заболевания сердечно-сосудистой системы, нарушение обменных процессов, гормональный сбой, сахарный диабет.
- Наличие дальнозоркости и астигматизма. На последних стадиях недуга зрительный орган уменьшается в размере.
- Возраст старше сорока лет, а также дети с трех лет, которые имеют глаукому врожденного типа.
- Стрессовые ситуации, нервное напряжение и нарушение психики.
- Длительное лечение лекарственными средствами, у которых в качестве побочных явлений выступает нарушение зрительной функции.
Основными факторами, повышающими вероятность возникновения закрытоугольной глаукомы, являются следующие состояния:
- возраст больного больше 40 лет (наряду с дистрофическими процессами, возрастные изменения касаются и развития утолщения хрусталика, вследствие чего корень радужки еще больше прижимается к дренажной сети, узкий угол передней камеры превращается в закрытый);
- принадлежность к женскому полу (развитие данного заболевания чаще происходит у женщин);
- расовая принадлежность (закрытоугольная глаукома развивается чаще у людей восточной национальности);
- наличие дальнозоркости (если больной носит очки для чтения и дали с юности);
- наличие мелкой передней камеры;
- наличие нарушений периферического и центрального кровообращения;
- нерегулярность профилактических осмотров офтальмолога.
Клиническая картина
Наиболее распространённая форма ПЗУГ — глаукома со зрачковым блоком. Она встречается в 60-80% всех случаев ЗУГ. Болеют преимущественно женщины. Болезнь протекает приступообразно. В доприступном (латентном) периоде симптомов нет.
Лишь при биомикроскопии можно обратить внимание на уменьшение глубины передней камеры, некоторое смещение кпереди радужки и иридохрусталиковой диафрагмы в целом. ВГД, как правило, остаётся в норме. Если не возникает острой ситуации, развивается хроническое закрытие угла.
Наиболее часто ПЗУГ со зрачковым блоком проявляется в виде острого или подострого приступов. Клиническая картина острого приступа глаукомы отличается сложным циклическим течением. А. П. Нестеров различает пять фаз, имеющих свою клиническую картину и механизм развития.
- В первой (пусковой) фазе возникает блокада УПК корнем радужки. Клиническая картина крайне скудная: усиливается перманентный бомбаж радужки. Закрытие УПК в тех сегментах, где он ещё был открыт.
- Во второй фазе (компрессии) из-за значительного усиления бомбажа прикорневой радужки бухта угла становится недоступной для проникновения в неё камерной влага. Имеющаяся влага в углу оттекает через шлеммов канал, радужка ещё больше «присасывается» к корнеосклеральной зоне, а трабекула, смещаясь, блокирует просвет в синус.
ВГД резко повышается. Клиническая манифестация наиболее выражена. Быстро прогрессирует одностороннее ухудшение зрения, характерны боль в глазу и вокруг глаза (особенно надбровной дуге), появление радужных кругов при взгляде на источник света.
При осмотре отмечают лимбальную и конъюнктивальную инъекцию, отёк эпителия и стромы роговицы, снижение её чувствительности; мелкую переднюю камеру, периферический иридокорнеальный контакт, бомбаж радужки, расширение зрачка. Если возможна гониоскопия, можно увидеть полностью закрытый УПК. Уровень офтальмотонуса нарастает.
- В третьей (реактивной) фазе отмечают усиление всех предшествующих клинических симптомов. Раздражение нервных рецепторов в радужной оболочке приводит к выбросу во влагу передней камеры медиаторов воспаления, усиливается проницаемость сосудов.
Возникает отёк радужной оболочки. Влага передней камеры из-за большого количества белка становится мутной. ВГД достигает значительной величины. ДЗН, как правило, отёчен, границы его отсутствуют, вены расширены. Из общих симптомов возможны тошнота и рвота.
- В четвёртой фазе (фаза странгуляции) в результате асептического воспаления и некроза в условиях нарушения кровообращения и механического воздействия(высокий уровень ВГД) возникают характерные для острого приступа глаукомы клинические симптомы.
Симптомы четвёртой фазыСреди них очаговая или сегментарная атрофия радужки, расширение и дислокация зрачка с отсутствием зрачковых и аккомодационных реакций, образование задних синехий по зрачковому краю, гониосинехий, вызывающих органическую блокаду УПК.
При выраженной воспалительной реакции нередко отмечают распыление пигмента и значительное отложение фибрина или фибринозного экссудата в передней камере и области зрачка. Такую клиническую картину во избежание диагностических ошибок необходимо дифференцировать с пластическим передним увеитом, протекающим с офтальмогипертензией.
- Пятая фаза (обратного развития) характеризуется значительным угнетением продукции камерной влаги. Это приводит к снижению давления в задней камере, уменьшению бомбажа радужки, смещению её кзади и частичному открытию УПК.
При выраженных гониосинехиях открытие угла практически невозможно. Такие изменения, как сегментарная атрофия радужки, деформация и паралитическое расширение зрачка, гониосинехии, остаются навсегда.
- Подострый приступ глаукомы не имеет яркой клинической картины, её манифестация зависит от степени закрытия УПК. Больные могут жаловаться на периодическое выпадение участков видения, появление радужных кругов вокруг источника света из-за отёка эпителия роговицы (зона синего спектра располагается ближе к источнику).
При этом может быть глазной дискомфорт, головная боль, зрачок умеренно расширен. УПК закрыт, но не на всём протяжении. Величина офтальмотонуса может достигать высоких цифр.
Хроническое течение ЗУГ с относительным зрачковым блоком возникает после неоднократных острых и подострых приступов в результате синехиальной блокады УПК и дистрофических изменений тканей дренажной зоны и цилиарного тела. В случае стойкого повышения ВГД глаукоматозный процесс (изменения зрительных функций, ДЗН) приобретает схожие черты с течением первичной открытоугольной глаукомы.
ЗУГ с плоской радужкой характеризуется закрытым УПК, нормальной глубиной передней камеры, отсутствием бомбажа радужной оболочки. Отростки цилиарного тела имеют переднее (атипичное) расположение. Встречается чище у лиц молодого возраста, в отличие от глаукомы со зрачковым блоком, для которой характерен любой возраст.
При расширении зрачка корень радужки полностью блокирует УПК с развитием картины острого приступа. Отличительная особенность — неэффективность иридэктомии: миотики, наоборот, производят хороший гипотензивный эффект.
ЗУГ с укороченным углом («ползучую» глаукому) относят к редким формам, её диагностируют в 7-12% случаев среди всей ЗУГ. Чаще страдают женщины. Возникает в результате постепенной и прогрессирующей синехиальной блокады УПК, распространяясь циркулярно, но не всегда равномерно.
Главная особенность — радужка чаще отходит от склеральной шпоры или трабекулы, формируя гониосинехии разной высоты. Из-за образовавшихся таким образом синений радужка «переползает» на трабекулу, создавая препятствие для оттока камерной влаги.
Передняя камера обычно средней глубины. Течение, как правило, хроническое, но могут быть эпизоды, напоминающие подострый приступ глаукомы. При недостаточно эффективном лечении развиваются типичные изменения ДЗН и характерные дефекты полей зрения.
ПЗУГ с витреохрусталиковым блоком (злокачественная глаукома) — редко встречающаяся, но крайне тяжёлая по течению и прогнозу форма. Характерные клинические признаки злокачественной глаукомы — мелкая передняя камера, закрытый УПК по всей окружности, высокий уровень ВГД, относительный или абсолютный зрачковый блок.
При спонтанной или миотической форме злокачественной глаукомы, как правило, переднезадняя длина глаза меньше 22 мм. Назначение миотиков вызывает парадоксальную реакцию: иридохрусталиковая диафрагма смещается кпереди, усиливается зрачковый блок, ВГД повышается.
Злокачественная глаукома, развивающаяся после антиглаукоматозных операций, имеет некоторые отличительные особенности. Фильтрационный вал не выражен, передняя камера мелкая на всём протяжении или отсутствует (может сохраняться щелевидной в области зрачка).
При выраженной клинической картине возможен корнеохрусталиковый контакт на всём протяжении с образованием передних синехий. При гониоскопии в базальной колобоме радужки можно увидеть развёрнутые кпереди отростки цилиарного тела, нередко имеющие контакт с экватором хрусталика.
Это подтверждается и при ультразвуковой биомикроскопии. Трудным остаётся визуальное обнаружение дополнительных полостей в СТ. ДЗН бледен или атрофичен (в зависимости от стадии процесса), с чёткими границами, возможны стриарные геморрагии по краю диска.
Диагностика

Следует обращать внимание на возможные общие жалобы: головную боль, тошноту, рвоту, кишечные расстройства. Физикальные исследования:
- Исследование зрительных функций (визометрия, периметрия).
- Наружный осмотр (общая оценка).
- Биомикроскопия (состояние слизистой, роговицы, глубины передней камеры, прозрачность водянистой влаги, состояние радужки, размер, форма и положение зрачка, его реакция на свет, степень прозрачности хрусталика и СТ).
Инструментальные исследования:
- Гониоскопия.
- Офтальмоскопия.
- Топография (по показаниям).
- Ультразвуковая биометрия и ультразвуковая биомикроскопия.
ЗУГ со зрачковым блоком
При латентно протекающей ЗУГ диагноз, как правило, ретроспективный, основанный на судьбе парного глаза, перенёсшего острый приступ глаукомы. Если острого приступа не было, ситуацию рассматривают как анатомическую особенность глаза.
Симптомы отсутствуют, только при биомикроскопии можно обнаружить относительное обмельчение передней камеры, связанное со смещением иридохрусталиковой диафрагмы кпереди. Биомикроскопия свидетельствует о закрытии УПК, при этом зоны пигментации трабекулы и шлеммова канала без компрессии не просматриваются, по крайней мере на большом протяжении.
Диагноз подострого приступа глаукомы основывается на очень скудных показаниях, которые нередко могут отсутствовать вовсе. Это легкое затуманивание, радужные круги вокруг источника света, дискомфорт в глазу, иногда головная боль в области лба и надбровья. При осмотре можно обнаружить незначительную инъекцию, легкий отёк роговицы, некоторое расширение зрачка.
Гониоскопически можно обнаружить разную степень блокады УПК. Величина ВГД может значительно повышаться вследствие выраженной ретенции камерной влаги. Как правило, подострый приступ не оставляет видимых последствий. Диагноз острого приступа глаукомы обычно не вызывает затруднений.
Пациент жалуется на возникшую боль в глазу, надбровье и соответствующей половине головы: снижение зрения, иногда значительное. При осмотре: застойная инъекция, может сопровождаться отёком конъюнктивы. Нарушается прозрачность роговицы, она становится отёчной, могут появляться буллёзные изменения; значительно теряется чувствительность.
Передняя камера мелкая, иногда сохраняется только в области зрачка. Во время острого приступа водянистая влага может терять прозрачность из-за увеличения содержания в ней белка (это хорошо видно после купирования отёка роговицы). Радужная оболочка имеет застойную гиперемию, рисунок стушёван.
Зрачок паралитически расширен, имеет неправильную форму. В последующем развивается секторальная атрофия стромы радужки. При возможном набухании хрусталика и потере им прозрачная область зрачка приобретает серовато-зелёный оттенок. В тех случаях, когда возможна офтальмоскопия, ДЗН представляется отечным, со стушёванными границами, расширенными полнокровными венами.
Величина ВГД повышается до очень высоких цифр. При гониоскопии, которая возможна после снятия отёка роговицы в результате энергичной гипотензивной терапии, обнаруживают закрытый УПК на всём протяжении. Некоторые офтальмологи подвергают диагноз сомнению, если на парном глазу при гониоскопии не обнаруживают узкий угол.
Хроническое течение следует рассматривать как следствие протяжённого или протяжённых острых приступов глаукомы с явно выраженными органическими изменениями, прежде всего, дренажной системы, что свидетельствует о явных признаках вторичности процесса.
ЗУГ с укорочением угла, или «ползучая» глаукома
ЗУГ с укорочением угла, или «ползучая» глаукома, как правило, протекает без системно. Имеет особенности гониоскопической картины, выражающиеся в том, что вершиной угла часто служит не цилиарное тело, а корень радужки. При этом ход фокальной световой линии, не смещаясь, переходит на радужную оболочку.
Глаукома с плоской радужкой
Глаукома с плоской радужкой характеризуется закрытым углом и типичным (плоским) прикреплением радужки. Эта особенность строения радужки делает переднюю камеру более мелкой на периферии и относительно глубокой в центре.
Глаукома с витреохрусталиковым блоком
Диагноз глаукомы с витреохрусталиковым блоком (злокачественной глаукомы) важен и сложен. При спонтанной первичной злокачественной глаукоме всегда мелкая камера, закрытый угол, высокий уровень ВГД, относительный зрачковый блок. Процесс часто обнаруживают случайно.
Злокачественная глаукома после антиглаукоматозных операций
Для злокачественной глаукомы после антиглаукоматозных операций характерно:
- смешанная инъекция разной степени выраженности:
- практически отсутствуют признаки наружной фильтрации через вновь созданные пути оттока;
- передняя камера мелкая, до щелевидной, или сохранена только в области зрачка.
При гониоскопии в просвете базальной колобомы можно увидеть направленные кпереди и контактирующие с экватором хрусталика отростки цилиарного тела. ВГД повышено или очень высокое. Если роговица и хрусталик достаточно прозрачны, при биомикроскопии иногда можно увидеть в СТ свободные зоны.
Ультразвуковая биомикроскопия позволяет получить важную дополнительную информацию: переднее положение цилиарного тела и иридохрусталиковой диафрагмы, изменение объёма и конфигурации задней камеры, дополнительно содержащие внутриглазную жидкость камеры в СТ.
Дифференциальная диагностика
В некоторых случаях возникает необходимость дифференцировать острый приступ глаукомы с иридоциклитом, для которого характерны:
- перикорнеальная инъекция;
- прозрачная, блестящая, не теряющая чувствительности роговица;
- нормальная глубина передней камеры (редко может быть неравномерной);
- гиперемия и сглаженность рельефа радужки;
- более узкий, чем на здоровом глазу, зрачок;
- преобладание болей в глазу;
- ВГД в пределах нормы или понижено (иногда может быть повышено).
На высоте острого приступа глаукомы при отсутствии специалиста возникает необходимость дифференцировать с приступом мигрени, гипертоническим кризом, желудочно-кишечной инфекцией, острым животом. Злокачественную глаукому, развившуюся в послеоперационном периоде, следует дифференцировать с синдромом мелкой передней камеры, в понятие которой входит цилиохориоидальная отслойка, гиперфильтрация, наружная фильтрация, циклодиализная щель.
Варианты лечения
Закрытоугольная глаукома характеризуется появлением приступов острого характера. Поэтому необходимо использовать средства, которые понижают глазное давление. Например, одним из действенных методов считается смесь глицерина и воды. Также справиться с возникновением приступа на начальной стадии помогут ингибиторы и карбоангидразы.
Для сужения зрачка и открытия канальцев для оттока жидкости применяют глазные капли, в состав которых входит пилокарпин. Такие средства помогают проконтролировать внутриглазное давление и относятся к профилактическим средствам, которые предупреждают возникновение приступа острого характера.
Но долго принимать препарат не следует из-за развития воспалительного процесса или прогрессировании катаракты. В качестве дополнительного лечения назначают физиопроцедуры, куда входит лазерного корректирование, и нейропротекторы, которые улучшают микроциркулирование и восстанавливают нервные ткани, электростимулирование и магнитное лечение.
Если закрытоугольная глаукома протекает в виде зрачкового блока, то назначают лазерную иридоэктомию. Благодаря такой процедуре обеспечивается доступ глазной влаги к путям оттока, устанавливается нормальное давление. Иридоэктомию используют в качестве профилактических мероприятий.
Если данная методика не дает результата, то доктор назначает применение капель, которые в своем составе содержат бета-блокаторы, азопты или простагландины. Если лекарственная и лазерная терапия не помогли в лечении закрытоугольной глаукомы, то рекомендуют провести хирургическое вмешательство.
Вероятность проявление приступа острого характера после удаление хрусталика значительно понижается. Поэтому необходимость использовать капли, сужающие зрачок, отпадает. В некоторых ситуациях врачи назначают гониопластику. Процедура подразумевает расширение угла роговой оболочки и прижигания корня радужки.
Закрытоугольная глаукома может протекать достаточно сложно. Поэтому важным моментом является своевременное диагностирование недуга. Раннее диагностирование заболевания заканчивается благоприятным исходом. Если случай считается запущенным, то требуется срочное оперативное вмешательство.
В качестве профилактических мероприятий людям старше сорока лет стоит посещать окулиста не менее одного раза за год. Это касается и людей, которые имеют предрасположенность к заболеванию. Также стоит полноценно питаться, вести здоровый образ жизни и отказаться от вредных привычек.
Источники: mosglaz.ru, shkolo.ru, eyesfor.me, glaziki.com, eyekraft.ru



Комментарии: