ОГЛАВЛЕНИЕ
Глаукома является распространенным заболеванием глаз, особенно у людей старшего возраста, ведь в процессе старения организма давление внутри глаза может ослабевать или повышаться, что приводит к отмиранию тканей ока и началу потери зрения.
Уколы в глаза при глаукоме считаются эффективным средством борьбы с внешними симптомами и замедлением развития слепоты, но многие предпочитают капли инъекциям из-за боязни уколов. Капли же, в свою очередь, не сильно уступают альтернативному методу в виде инъекций, однако, эффект от них наступает не так быстро и срок действия меньше.
Какой бы метод борьбы с недугом Вы не выбрали, начать терапию необходимо как можно раньше, потому что глаукома приводит к необратимой слепоте, и будет сложно вернуть зрение, даже излечив заболевание.
Как проявляется глаукома?

Название «глаукома» — древнегреческого происхождения. Оно возникло потому, что иногда область зрачка глаукоматозного глаза имеет желтовато-зеленоватый цвет (греческое glaukos — светло-зеленый). Это бывает во время острого приступа глаукомы. В настоящее время глаукома — основная причина неизлечимой слепоты и глубокой инвалидности.
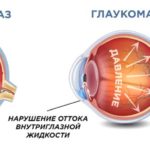
Четвертую часть ослепших от различных заболеваний представляют собой больные, потерявшие зрение от глаукомы. Кардинальный признак глаукомы — нарушение регуляции внутриглазного давления. Повышение внутриглазного давления уже вторично ведет к развитию всех остальных симптомов, характерных для глаукоматозного процесса.
Границы нормального внутриглазного давления колеблются от 18 до 27 мм ртутного столба. Наивысший офтальмотонус у большинства людей бывает рано утром, а затем в течение дня внутриглазное давление снижается на 2—5 мм ртутного столба.
Ориентировочным методом служит пальпаторное исследование. Измеряют давление глаз тонометром Маклякова А.И. в положении лежа, разница внутриглазного давления в правом и левом глазу обычно не превышает 5 мм ртутного столба.
Минутный объем водянистой влаги (Г) — от 1,1 до 3,58 мм з /мин. Истинное (не тонометрическое) внутриглазное давление (Ро) — от 10,48 до 20 мм рт. ст. При глаукоме изменяется поле зрения.
Худшее снабжение кровью сетчатки с височной стороны, чем с носовой, ведет к тому, что сужение поля зрения начинается вначале в верхневнутренней части в виде сектора, затем выпадает вся носовая сторона — и постепенно дефект подходит к точке фиксации.
При исследовании слепого пятна (проекция диска зрительного нерва) методом кампиметрии уже в самой ранней стадии часто находят значительное увеличение его. Слепое пятно имеет вид дугообразной скотомы, окружающей в виде полукольца точку фиксации.
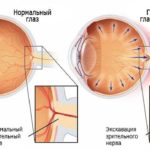
Атрофия зрительного нерва развивается, как правило, постепенно. Вначале изменяется цвет диска, появляется сдвиг сосудистого пучка, а затем возникает краевой перегиб сосудов.
Глаукома может быть первичной (открытоугольной и закрытоугольной), вторичной (при нарушениях кровообращения в сосудах глаза, глазницы и при внутриглазных кровоизлияниях), бывает глаукома афаничного глаза, при увентах (воспалении глаза) и врожденная (гидрофтальм). Может быть острый приступ глаукомы при любой форме.
Глаукома у женщин встречается чаще, чем у мужчин. Может возникнуть на здоровом глазу без каких-либо видимых причин — помогут предшествовавшие отрицательные эмоции. Начинается острый приступ внезапно, чаще ночью или в ранние утренние часы. Возникают резкие боли в глазу, орбите, голове. Головная боль часто сопровождается рвотой, общей слабостью, замедлением пульса.
Явления со стороны глаза резко выражены. Веки отечны, появляется слезотечение. Резко выражена застойная инъекция сосудов глазного яблока и сосудов конъюнктивы век. Может быть хемоз конъюнктивы. Роговица становится тусклой, шероховатой.
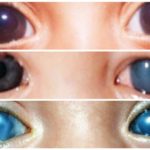
Чувствительность роговицы резко снижена, иногда совершенно отсутствует. Передняя камера мелкая, резко расширяется зрачок, реакция на свет зрачка отсутствует, форма может быть неправильной, набухает стекловидное тело. Область зрачка приобретает зеленоватую окраску. Диск зрительного нерва гиперемирован, границы его стушеваны.
Внутриглазное давление при остром приступе резко повышено — до 60—70 и даже 90 мм ртутного столба. Пальпаторно глаз «тверд как камень». Зрение может снижаться до светоощущения. Иногда после первого же приступа глаукомы наступает слепота — это молниеносная глаукома.
Отдельно выделяют предглаукому как переходное состояние между нормой и патологией. В стадии предглаукомы внутриглазное давление может быть нормальным — и нет еще специфических для глаукомы изменений в поле зрения и диске зрительного нерва.
Однако в результате каких-либо неблагоприятных влияний или специально проводимых нагрузочных проб в течение какого-то времени наблюдаются основные признаки глаукомы: повышение внутриглазного давления, уменьшение оттока водянистой влаги и возникновение скотом в парацентральной области поля зрения.
Стадии глаукомы определяются по состоянию поля зрения и диска зрительного нерва. В начальной стадии нет краевой экскавации диска и изменений периферических границ поля зрения. Развитая и далеко зашедшая стадии глаукомы характеризуются наличием краевой экскавации, сужениями периферических границ поля зрения и появлением скотом.
При развитой стадии заболевания поля зрения сужены не менее чем на 5 % с внутренней стороны, при далеко зашедшей стадии поле зрения хотя бы в одном меридиане сужено, не выходит за пределы 15 % от точки фиксации. К первичной глаукоме относят открытоугольную и закрытоугольную ее формы.
Открытоугольная форма глаукомы обычно возникает после 40 лет. Начало заболевания нередко бессимптомное. Жалобы на появление радужных кругов вокруг источника света, на периодическое затуманивание зрения отмечаются только у 20 % больных. Нередко наблюдается раннее, не соответствующее возрасту ослабление аккомодации.
Изменения в переднем отделе глаза обычно незначительны. Глубина передней камеры при открытоугольной глаукоме обычно не изменена. Особенностью клинической картины открытоугольной глаукомы является развитие глаукоматозной атрофии зрительного нерва в виде краевой экскавации.
При дальнейшем развитии глаукоматозного процесса выявляются дефекты периферического поля зрения. Острота зрения обычно изменяется и снижается только в поздних стадиях заболевания.
Ряд факторов отрицательно влияют на течение и прогноз открытоугольной глаукомы: понижение артериального давления (артериальная гипотензия), наличие шейного остеохондроза, склеротические изменения сосудов.
Закрытоугольная форма глаукомы составляет около 20 % случаев первичной глаукомы и развивается обычно в возрасте старше 40 лет. Она значительно чаще встречается в виде гиперметропической рефракции (мелкая передняя камера и большой хрусталик). Закрытоугольная глаукома протекает с периодами обострений и ремиссий.
Непосредственными причинами острого приступа закрытоугольной глаукомы являются эмоциональное возбуждение, расширение зрачка (в частности, при длительном нахождении в затемненном помещении), обильный прием жидкости, переедание, охлаждение, длительный наклон головы, сдавливание шеи, прием алкоголя.
Ранняя диагностика первичной глаукомы имеет исключительно важное значение (определяют уровень и регуляцию внутриглазного давления с помощью тонометрии и тонографии). Необходимость периодических и многократных измерений внутриглазного давления больным глаукомой приводит к тому, что у некоторых из них развивается аллергическая реакция глаз на дикаин.
Таким больным перед измерением внутриглазного давления для анестезии роговицы вместо раствора дикаина или новокаина необходимо применять 3—5%-ный раствор трименоина или 2%-ный раствор лидокаина.
Внутриглазное давление измеряют обычно в 6—8 часов утра и в 6—8 часов вечера. Суточные изменения определяют в стационаре или глаукомном диспансере: утреннее измерение внутриглазного давления проводят у пациента, еще находящегося в постели. Оптимальная длительность исследования 7—10 дней, минимальная 3—4 дня.
Подозрение на глаукому возникает в следующих случаях:
- внутриглазное давление равно 27 мм рт. ст.;
- имеются жалобы, характерные для глаукомы;
- мелкая передняя камера;
- побледнение диска зрительного нерва;
- асимметрия в состоянии двух глаз (уровень внутриглазного давления, глубина передней камеры, состояние дисков зрительного нерва);
- наличие мелких парацентральных относительных и абсолютных скотом.
Первичная глаукома — процесс двусторонний, однако болезненные проявления могут быть выражены в различной степени в обоих глазах.
В большинстве случаев врожденная глаукома проявляется у новорожденных или в первые 6 месяцев жизни ребенка, а также на первом году его жизни. Врожденная глаукома характеризуется прогрессирующим течением. Различают пять стадий заболевания: начальную, развитую, далеко зашедшую, почти абсолютную и абсолютную.
В начальной стадии болезни отмечаются светобоязнь, слезотечение, тусклость роговицы; длина сагитальной оси глаза и диаметр роговицы нормальные или слегка увеличены. В развитой стадии диаметр роговицы увеличивается — и нарастает отек роговицы, ее помутнение. Зрачок расширен. Острота зрения снижена, поле зрения сужено с носовой стороны до 45—35 о .
Далеко зашедшая стадия болезни характеризуется резким увеличением глазного яблока, лимб растянут, склера истончается, через нее просвечивает синевато-голубоватым цветом сосудистая оболочка. Острота зрения резко снижается.
В стадии почти абсолютной и абсолютной глаукомы развиваются осложнения: подвывих и вывих хрусталика, внутриглазное кровоизлияние, осложненная катаракта, отслойка сетчатки и др. зрение снижено до светоощущения с неправильной проекцией, в абсолютной стадии — полная слепота.
Механизм развития недуга
Глаукома – заболевание, которое, как правило, протекает бессимптомно до тех пор, пока не разовьется достаточно, чтобы стать причиной существенныхнарушений зрения. Принято выделять следующие стадии развития глаукомы (в зависимости от того, насколько сужено поле зрения, и в каком состоянии находится зрительный нерв):
- Начальная стадия. Границы зрительного поля на начальной стадии глаукомы находятся в пределах нормы. Имеются незначительные изменения в боковых отделах зрительных полей. Глаукома на начальной стадии хорошо диагностируется, и это оптимальное время начала ее лечения. Начав терапию глаукомы при первых ее признаках, возможно сохранить хорошее зрение на долгие годы.
- Развитая стадия. Дальнейшее развитие глаукомы приводит к появлению достаточно выраженных изменений зрительного поля – поле зрения сужается на 10⁰ и более. Чаще всего глаукома диагностируется именно на этой стадии, при плановом визите к врачу. Диагностика на начальной стадии затруднена из-за отсутствия симптомов и неудобств для пациента. Как правило, между начальной и развитой стадиями проходит 1-2 года.
- Далеко зашедшая глаукома. В этом случае границы зрительных полей существенно сужаются, глаукома развивается к этому моменту уже несколько лет. Субъективно на этойстадии отмечается значительное ухудшение остроты зрения, «выпадение» зрительных зон.
- Терминальная стадия. На данной стадии происходит полная утрата зрения, в некоторых случаях сохраняется светоощущение или небольшие участки зрительного поля (обычно в височной зоне).
При глаукоме необходимо постоянное наблюдение у офтальмолога, в противном случае прогрессирование заболевания может ускориться. Консервативные методы лечения могут затормозить развитие глаукомы на долгие годы.
Одна из самых распространенных форм заболевания – застойная глаукома – характеризуется, напротив, длительным хроническим течением с медленным развитием симптомов. Чаще всего застойная глаукома развивается незаметно и поражает вначале один глаз, затем распространяясь и на второй. Как правило, между поражением первого и второго глаза проходит не более 1,5-2 лет.
Симптомы
Если повышается внутриглазное давление, человек испытывает целый ряд неприятных симптомов: зрение становится затуманенным, создается ощущение, что смотришь «через сетку». При взгляде на лампу или любой другой источник света перед глазами появляются расплывающиеся радужные круги.
Ухудшается зрение в сумерках, появляется резь в глазах, слезоточивость, чувство тяжести и напряжения, боль вокруг глаз. Случается и так, что человек не замечает повышенного ВГД (глаукома может протекать бессимптомно на первых стадиях) и обращается к врачу лишь тогда, когда начинает сужаться поле зрения.
Острый приступ глаукомы развивается внезапно. Возникает сильная боль в глазу и соответствующей половине головы, боль в затылке, тошнота, рвота, общая слабость. Симптомы приступа очень похожи на проявления гипертонического криза либо отравления — из-за этого больной вовремя не получает помощь и может потерять зрение.
Вот симптомы, по которым можно определить приступ глаукомы: появляется отечность век, глаза краснеют. роговица мутнеет, зрачок расширен и имеет неправильную форму. Зрение резко снижается. Если потрогать пальцами глаз (закрытый), он окажется очень твердым – из-за повышенного ВГД.
Чтобы помочь больному, нужно немедленно закапать 2% раствор пилокарпина, принять 0,25 г диакарба (мочегонное средство, необходимое для выведения жидкости из организма) и как можно скорее обратиться к врачу.
Шаги в борьбе с недугом

Применение средств при глаукоме должно обязательно сочетаться с правильным режимом дня и питанием. При данном недуге противопоказано:
- употребление спиртных напитков;
- табакокурение;
- резкая смена интенсивности освещения;
- работа за компьютером более 1 часа в день;
- просмотр телепередач более 2 часов.
От чего человек, страдающий глаукомой, должен обязательно отказаться? От спиртного и табакокурения. Необходимо знать: даже небольшая доза пива сведет на нет применение самых высокоэффективных лекарств. Любые физические нагрузки придется ограничить. В первую очередь это касается поднятия тяжестей.
Если данным правилом пренебречь, после физической нагрузки может начаться приступ глаукомы, он будет протекать особенно тяжело, и даже современные препараты не справятся с задачей. Если необходимо осуществлять чтение и работу с бумагами, данные действия выполняются пациентом только при ярком освещении.
Принято утверждать, что он лучшее лекарство от недугов. Но не всегда и не во всех случаях. Основа рациона при глаукоме должна измениться, если человек хочет как можно дольше сохранить зрение. Продукты — это немедикаментозные средства борьбы с недугом.
Рацион должен состоять только из натуральных продуктов. Количество мяса необходимо уменьшить, а капусту, бобовые из рациона исключить, так как они содействуют газообразованию. Помимо этого, придется применять и препараты, чтобы данный процесс не проходил активно.
Уколы при глаукоме
Одним из методов лечения при глаукоме является введение в глазное яблоко лекарственных препаратов для снижения внутриглазного давления (ВГД). Вид инъекции при глаукоме определяет офтальмолог, исходя из нескольких факторов: состояния глаза, степени развития глаукомы, возраста и общего состояния пациента.
Существуют различные уколы при глаукоме:
- Парабульбарные– лекарственный препарат вводится в жировую ткань, окружающую глазное яблоко,
- Ретробульбарные — препарат вводится за глазное яблоко,
- Субконъюнктивальные – лекарство вводится под конъюнктиву (слизистую глаза),
- Интравитриальные – препарат вводится в стекловидное тело.
Как правило, инъекции при глаукоме назначаются в том случае, если наблюдается резкое ухудшение состояния, и глаукома начинает резко прогрессировать. Частота инъекций – один раз в день, иногда реже. Лечение проводится курсами с перерывом в несколько месяцев. Применение инъекций дает возможность затормозить деструктивный процесс и снизить выраженность симптомов заболевания.
Введение в глазное яблоко медикаментозных средств для понижения уровня давления внутри глаза — это один из эффективных способов лечения глаукомы. Способ ввода и препарат для инъекции выбирает врач, опираясь на такие факторы:
- состояние глазного яблока;
- вид глаукомы;
- степень болезни;
- возраст;
- состояние здоровья больного.
Процедуры обязательно должны проводиться опытными профессионалами, потому что в другом случае значительно повышается риск попадания инфекции в глаз, возникновения гематомы, поражение оболочки глаза, либо глазных структур. Инъекции вводятся в больнице, в большинстве случаев по истечению часа больной отправится домой.
Замедлить падение зрения
Развитие глаукомы у человека тесно связано с функционированием различных органов. В зависимости от их состояния используют средства, повышающие качество обменных процессов. Состояние почек влияет на протекание и развитие заболевания. Лекарства, принимаемые при глаукоме, могут негативно отразиться на работе почек.
В состав таких лекарств входят натуральные компоненты. Как считают специалисты, ухудшение состояния почек при глаукоме происходит весной и осенью. Именно в это время и надо принимать мочегонные препараты.
Капли
Приступ глаукомы способен настигнуть человека внезапно. Для того чтобы снизить потерю зрения и остроту приступов, применяют самые различные средства. Наиболее широкое распространение в России получили капли «Тауфон». Данный препарат способен эффективно бороться против различных глазных патологий.
Если глазное давление повышается, и не применены своевременно средства к его снижению, у человека в любой момент способен начаться приступ глаукомы. Препаратов, эффективно снижающих глазное давление и не оказывающих при этом побочного эффекта, ухудшающего состояние здоровья человека, не так уж много. «Тауфон» — один из них.
Но необходимо знать, что и он не всесилен. Воспаления и покраснения глаз «Тауфон» не снимет. Существует убеждение, что его можно применять, чтобы снять усталость глаз. Нет, «Тауфон» данной задачи не решает. Ни его капли, ни одноименные таблетки. Для лечения глаукомы средство в виде капель применяют 2 раза в день. Длительность курса лечения определяется врачом.
Для того чтобы «Тауфон» более эффективно помогал бороться с недугом, врач выписывает еще одни капли: «Тимолол». Разница между закапыванием «Тимолола» и первого средства должна составлять 30 минут. «Тауфон» вводится в глаза и посредством уколов. Данный вид медицинской помощи назначают, если состояние зрительных органов при глаукоме резко ухудшается.
Уколы представляют собой 4% инъекцию. «Тауфон» вводится в область глаза. Выполнять данную операцию может только специалист. Уколы пациенту делают один раз в день. Курс лечения повторяют не чаще, чем раз в полгода. «Тауфон» на сегодняшний день имеет свои аналоги, но в плане терапевтического эффекта они его пока, как считают специалисты, не превзошли.
При глаукоме идут деструктивные изменения в клетках глаза. Раньше считалось, что их нельзя эффективно затормозить. «Тауфон» изменил мнение врачей и пациентов, дав надежду, что с применением инновационных препаратов считавшуюся ранее неизлечимой болезнь удастся победить.
Внутриглазные инъекции
Во внутриглазных инъекциях могут нуждаться пациенты с отеком желтого пятна (макулы) или с неоваскуляризацией, обусловленной влажной формой возрастной макулярной дегенерации, сахарным диабетом, тромбозом вены сетчатки или некоторыми другими глазными заболеваниями.
В ходе процедуры внутриглазной инъекции в глаз водят лекарство, которое действует против отека и образования новых кровеносных сосудов, уменьшая в глазах количество веществ, вызывающих вышеупомянутые изменения.
Часто требуется повторное проведение внутриглазной инъекции, поскольку после прекращения действия лекарства макулярный отек и неоваскуляризация возобновляются и зрение ухудшается. Мониторинг наличия отека можно проводить с помощью исследования OCT (оптическая когерентная томография).
Сетчатка глаза фотографируется послойно, что позволяет очень точно оценить состояние сетчатки и наличие отека. Проведение исследования занимает примерно 5 минут и не требует какой-либо предварительной подготовки пациента.
В зависимости от глазного заболевания, вызвавшего снижение зрения, в качестве лекарства для внутриглазных инъекций применяют анти-VEGF лекарства (лекарства против фактора роста эндотелия (внутренней стенки) кровеносных сосудов) или синтетические кортикостероидные препараты. Изредка требуется применение комбинации обоих лекарств.
Во всех проведенных исследованиях анти-VEGF лекарство продемонстрировало свою эффективность. Для лечения можно использовать несколько схожих препаратов.
Луцентис (Lucentis) – зарегистрированное глазное лекарство. Действующим веществом луцентиса является ранибицумаб, который представляет собой фрагмент гуманизированного рекомбинантного моноклонального антитела (определенный белок), который направлен против человеческого фактора роста васкулярного эндотелия (VEGF).
Уровень VEGF у пациентов с вышеназванными заболеваниями высок. Блокирование фактора уменьшает рост новых сосудов и снижает макулярный отек.
Авастин (Avastin), действующее вещество которого бевацизумаб также является моноклональным антителом (определенный белок), который узнает имеющуюся в отдельных клетках или в крови специфическую структуру (антиген) и связывается с ним. Бевацизумаб связывается с фактором роста васкулярного эндотелия (VEGF).
Однако лекарство применяется уже более 7 лет, и результаты лечения во всех проведенных исследованиях хорошие. Лекарство применяется в виде т.н. препарата «off label» – это означает, что лекарство в медицине применяется, но в качестве глазного лекарства препарат не зарегистрирован.
Также доказаны эффективность и достаточная безопасность лекарства. Лекарство можно использовать, если пациент об этом предварительно проинформирован и дал свое согласие на применение лекарства.
Эйлеа (Eylea) – зарегистрированное глазное лекарство, действующее вещество которого, афлиберцепт, является рекомбинантным слитым белком, который связывается с фактором роста эндотелия кровеносных сосудов (VEGF) и с плацентарным фактором роста (PIGF). В результате этого в глазу затормаживается процесс неоваскуляризации, и отек желтого пятна (макулы) уменьшается.
Из синтетических кортикостероидов для внутриглазных инъекций применяются озурдекс (Ozurdex) и кеналог (Kenalog).
Кеналог, действующее вещество которого триамцинолон – синтетический кортикостероид, обладающий сильным противовоспалительным действием. В незначительной степени лекарство также обладает анти-VEGF действием. Применяются растворы различной силы. Применяют, в основном, в случае обширного макулярного отека.
Триамцинолон может вызывать повышение внутриглазного давления и развитие катаракты. Обычно для нормализации внутриглазного давления достаточно применения глазных капель, снижающих внутриглазное давление. Кеналог не зарегистрирован в качестве глазного лекарства. Во всех проведенных исследованиях действие лекарства было эффективным.
Озурдекс, действующее вещество которого, дексаметазон, – синтетический кортикостероид, обладающий сильным противовоспалительным действием и в незначительной мере также анти-VEGF действием.
Озурдекс – зарегистрированное глазное лекарство, которое применяют, главным образом, для снижения макулярного отека, обусловленного венозным тромбозом, и макулярного отека, вызванного внутриглазным воспалением. Последние исследования показывают, что лекарство можно успешно применять и в лечении макулярного отека, вызванного сахарным диабетом.
Побочные действия лекарства: повышение внутриглазного давления и развитие катаракты, однако эти побочные действия менее выражены, чем в случае применения кеналога.
Процедура внутриглазных инъекций проводится глазным врачом в стерильных условиях операционной комнаты амбулаторно, стационарное лечение для этого не требуется. Зрачок расширяют с помощью соответствующих глазных капель, действие которых наступает в течение 20-30 минут. Сама процедура безболезненна, для обезболивания глаза применяют обезболивающие глазные капли.
Необходимое количество лекарства вводится через сверхтонкую иглу шприца вовнутрь глаза в полость стекловидного тела. Сразу после инъекции в глаз закапывают глазные капли с антибактериальным действием. Дома нужно в течение недели применять противовоспалительные глазные капли. После процедуры Ваша острота зрения нарушена на срок до 12 часов.
После внутриглазной инъекции может появиться незначительное покраснение и раздражение глаза. Все эти симптомы пройдут в течение нескольких дней. Часто перед глазами могут возникать черные пятна и точки. Это обусловлено помутнением стекловидного тела и не опасно.
Еще возможны следующие сопутствующие инъекциям осложнения:
- сильное воспаление глаза (эндофтальмит)
- разрыв и отслоение сетчатки
- кровоизлияние в стекловидное тело глаза
- механическое повреждение хрусталика
- повышение внутриглазного давления
Эти осложнения нужно лечить с помощью дополнительных процедур и операций. Если глаз начнет болеть, или зрение начнет резко ухудшаться, необходимо немедленно обратиться к глазному врачу.
Другие средства
Терапия глаукомы строится на нескольких направлениях применения медикаментозных средств. Первоочередным вопросом является именно нормализация глазного давления, которое при повышении вызывает приступ глаукомы. Вторым, но не менее важным, вопросом считается улучшение кровоснабжения зрительного нерва.
Фармацевтическая промышленность, как правило, выпускает средства, обладающие обоими эффектами. При глаукоме ухудшается внутреннее кровоснабжение оболочек глазного яблока. Потому необходимы средства для повышения качества кровоснабжения, чтобы происходила стабилизация зрительных функций.
Еще одним направлением является нормализация метаболических процессов, где и применяется «Тауфон». Есть и другие варианты терапевтического лечения глаукомы, где первоочередную роль играет, например, обеспечение нейропротекции. И тогда в первую очередь применяются лекарственные средства для ее улучшения.
Какие препараты помогут еще в борьбе с недугом? «Ацеклидин», действие которого длится до 6 часов. Для более эффективного лечения глаукомы он применяется в сочетании с глазной мазью.
Средства для всасывания глазной жидкости необходимы для эффективного противостояния болезни. К их категории относится «Арутимол». Он снижает и повышенное внутриглазное давление, которое является верным спутником глаукомы.
Не менее важным является и вопрос стабилизации кровяного давления. Его повышение ведет к обострению глаукомы. Для того чтобы подобное не происходило, променяют «Анаприлин». Подобным действием обладает «Фосфакол» и «Прозерен». Препараты эффективно снижают глазное давление и препятствуют обострению глаукомы.
Запрещенные препараты
Глаукома является тяжелым патологическим состоянием организма, при лечении которого прием некоторых лекарственных препаратов запрещен. Можно выделить лекарства, противопоказанные пациентам с глаукомой глаз:
- сосудорасширяющие средства могут спровоцировать резкое снижение давления, и результатом этого становится потемнение в глазах;
- анальгетики могут вызвать приступ глаукомы;
- анестезиологические препараты должны использоваться только после консультации с офтальмологом;
- гормональные средства оказывают влияние на внутриглазное давление;
- парасимпатолитические препараты используются для расширения зрачка перед проведением определенной глазной процедуры и у больных глаукомой они могут провоцировать повышение внутриглазного давления.
Глаукома считается одной из сложных и тяжелых патологий глаз, прогрессирование которой может привести к развитию различных осложнений даже слепоте. Именно поэтому важна своевременная диагностика и выявление глаукомы, а также проведение лечения с помощью эффективных лекарственных средств. Не следует забывать о том, что прием любых лекарственных препаратов должен проводиться только под контролем лечащего врача.
Лечение подострого приступа глаукомы
При подостром приступе глаукомы и отеке роговицы, когда невозможно осуществить офтальмоскопию, инстилляции или глазные ванночки с 40 % раствором глюкозы снимают отек роговицы. Эффективны также инстилляции глицерина.
Внутрь — диакарб (фонурит) 0,5 г, этакриновую кислоту 0,05 г или глицерол (50 % раствор глицерина) из расчета 1-1,5 г глицерина на 1 кг массы тела; на область виска — пиявки. Обычно после проведения указанного лечения внутриглазное давление нормализуется. Если этого не происходит, в дальнейшем проводят такое же лечение, как и при остром приступе глаукомы.
Общее медикаментозное лечение включает назначение препаратов, улучшающих метаболические процессы в сетчатке, сосудистой оболочке и зрительном нерве. В комплекс медикаментозного лечения включают сосудорасширяющие препараты, дезагреганты, ангиопротекторы, антиоксиданты, иммуномодуляторы, витамины и другие средства, нормализующие обменные процессы в тканях глаза.
Для стабилизации зрительных функций у больных глаукомой с нормальным внутриглазным давлением применяют сосудорасширяющие средства, воздействующие на процессы тканевого обмена.
Целесообразно сочетание лекарственных средств. ПРИ проведении лечения следует учитывать уровень артериального давления. Больным глаукомой, протекающей на фоне артериальной гипотензии, для стабилизации зрительных функций назначают лекарственный комплекс, включающий элеутерококк (по 30 капель 3 раза в день в течение месяца).
Также эффективен цитохром С (0,25 % раствор по 4 мл внутримышечно через день, 10-15 инъекций на курс) и аскорбиновую кислоту (внутрь по 0,1 г 3 раза в день в течение месяца). Вместо цитохрома С можно использовать 1 % раствор рибофлавин-мононуклеотида (по 1 мл внутримышечно, 15-20 инъекций на курс).
При глаукоме, сочетающейся с гипертонической болезнью, применяют один из сосудорасширяющих препаратов (никотиновая кислота, но-шпа, нигексин) в комбинации с внутримышечными инъекциями 1 % раствора АТФ по 1 мл (15-30 инъекций) и 1 % раствора рибофлавин-мононуклеотида по 1 мл (15-20 инъекций).
Больным глаукомой с нормальным артериальным давлением назначают аминалон (внутрь по 0,5 г) и оротат калия (внутрь по 0,5 г) 3 раза в день течение месяца; 1 % раствор рибофлавин-мононуклеотида по 1 мл (15-20 инъекций). В процессе лечения с использованием различных медикаментозных комплексов необходим систематический контроль артериального давления.
Больным глаукомой при низком артериальном давлении сосудорасширяющие препараты назначать не рекомендуется. Указанное медикаментозное лечение больных глаукомой не снижает ВГД.
Это лечение проводят курсами продолжительностью 1 мес, 2 раза в год с учетом необходимости в стойкой нормализации внутриглазного давления, что достигается применением гипотензивных препаратов местного действия или проведением антиглаукоматозной операции.
Из физиотерапевтических методов для коррекции гемодинамических и метаболических нарушений в тканях глаза используют чрескожную электростимуляцию глаза, магнитотерапию и низкоэнергетическое лазерное облучение. Физиотерапевтическое лечение сочетают с местной и общей лекарственной терапией.
Дают ли инвалидность при глаукоме?

- На начальной стадии глаукомы инвалидность обычно не присваивается, если здоровый глаз видит хотя бы на 0,03 от нормы (в случае двусторонней глаукомы – на 0,5).
- Инвалидность при глаукоме назначается в том случае, если имеет место существенное углубление диска зрительного нерва, а также сужение зрительных полей. Уменьшение остроты зрения – до 0,09-0,04 (с учетом коррекции, на лучше видящем глазу). Назначается III группа инвалидности.
- При атрофии зрительного нерва и сужении зрительных полей до 1\5 назначается II группа инвалидности. Зрение в этом случае составляет 0,04-0,08 (на лучше видящем глазу). Имеются существенные ограничения трудоспособности, серьезно ухудшается качество жизни.
- I группа инвалидности при глаукоме присваивается в том случае, если зрение снижается до нуля.
Глаукома – заболевание, имеющее тенденцию к прогрессированию, поэтому группа присваивается на один год (II и III группы), первая группа присваивается на два года. По истечении этого срока пациенту необходимо пройти новое освидетельствование. Как правило, группа инвалидности меняется из-за снижения зрительных полей, ухудшения зрения, дегенерации зрительного нерва либо распространения глаукомы на оба глаза.
Ограничения
При наличии группы инвалидности по глаукоме существуют определенные рекомендации, касающиеся трудовой деятельности человека. Так, инвалидам с глаукомой нельзя заниматься деятельностью, которая связана с воздействием вибрации и ультразвука, работать с токсическими веществами, работать в сильно загрязненной атмосфере или при резких перепадах температуры.
Среди тех факторов, которые приводят к повышению риска инвалидизации при глаукоме, можно выделить следующие:
- Пожилой возраст (60 лет и старше),
- Запущенная глаукома, отсутствие специальной терапии,
- Вовлечение в глаукомный процесс второго глаза,
- Рецидив глаукомы после хирургического лечения,
- Наличие сопутствующих глазных заболеваний, а также сахарного диабета и\или патологий сердечно-сосудистой системы.
Источники: aimedica.ru, poglazam.ru, vashe-zrenie.ru, silmalaser.ee, mocentro.com



Комментарии: