ОГЛАВЛЕНИЕ
Диабетическая ретинопатия — это заболевание, при котором страдают сосуды сетчатки на фоне диабета. Главный симптом болезни — резкое снижение зрения. 90% людей, страдающих сахарным диабетом подвержены серьезным проблемам со зрением.
Ретинопатия появляется бессимптомно, поэтому людям необходимо обращаться не только к эндокринологу, но и к офтальмологу. Это поможет им сохранить свое зрение.
Лечение заболевания на ранних стадиях может быть консервативным, с применением глазных капель или медикаментозных препаратов. При тяжелых случаях применяют лазер или хирургические операции. В данной статье мы поговорим о диабетической ретинопатии, её причинах появления, этиологию и эффективные методы лечения.
Диабетическая ретинопатия

Источник: my-diabet.su
Основными причинами поражения являются сосудистые изменения (повышение проницаемости и рост новообразованных сосудов сетчатки.
Профилактика и лечение диабетической ретинопатии проводится, как правило, двумя специалистами — офтальмологом и эндокринологом. Оно включает в себя как применение системных средств (инсулинотерапия, антиоксидатны, ангиопротекторы), так и местное лечение — глазные капли и лазерное вмешательство.
Патологические процессы, возникающие в организме под воздействием сахарного диабета, оказывают разрушительное влияние на сосудистую систему. Если речь идет о глазах, практически у 90% пациентов возникают серьезные проблемы со зрением и так называемая диабетическая ретинопатия.
Главной особенностью этого заболевания является бессимптомное начало и необратимые поражения глазного аппарата, которые являются одной из основных причин потери зрения у людей трудоспособного возраста.
Стадии

- Непролиферативную.
- Препролиферативную.
- Пролиферативную.
Непролиферативное нарушение сетчатки глаза и роговицы является начальной стадией развития патологического процесса. В крови диабетика повышается концентрация сахара, что влечет за собой поражение сосудов сетчатки глаза, ввиду этого повышается уровень проницаемости стенок ретинальных сосудов, делая их уязвимыми и хрупкими.
Ослабление роговицы и сетчатки глаза провоцирует точечные внутриглазные кровоизлияния, на фоне которых увеличиваются микроаневризмы. Тонкие стенки сосудов пропускают жидкую фракцию крови в сетчатку глаза, а около роговицы появляется покраснение, что провоцирует ретинальный отек.
В том случае, когда просачиваемая фракция проникает в центральную часть сетчатки, появляется макулярный отек. Для этой стадии свойственно многолетнее, бессимптомное течение, при отсутствии каких либо изменений зрения.
Препролиферативная диабетическая ретинопатия – вторая стадия заболевания, предшествующая развитию пролиферативной ретинопатии. Диагностируется относительно редко, примерно в 5-7% всех клинических случаев сахарного диабета.
Риску развития этой стадии заболевания больше всего подвержены пациенты, у которых имеется близорукость, окклюзия сонных артерий, атрофия зрительного нерва Симптомы поражения глазного дна становятся более выраженными, уровень снижения остроты зрения – умеренный.
На этом этапе у больного происходит кислородное голодание сетчатки глаза, спровоцированное нарушением окклюзии артериол, может случиться геморрагический инфаркт сетчатки, имеется поражение вен.
«Голодающие» клетки выделяют особые вазопролиферативные вещества, запускающие рост новообразованных сосудов (неоваскуляризацию). Как правило, неоваскуляризация выполняет в организме защитные функции. К примеру, при травмах, это ускоряет заживление раневой поверхности, после пересадки трансплантата — хорошему его приживлению.
Макулярный отек при диабете – патологическое изменение центральных отделов сетчатки. Это осложнение не ведет к полной слепоте, однако может служить причиной частичной потери зрения (у больного возникают определенные трудности в процессе чтения, мелкие предметы становятся трудноразличимыми).
Макулярный отек – одно из проявлений пролиферативной диабетической ретинопатии, но иногда он способен проявляться и при минимальных признаках непролиферативной диабетической ретинопатии. Начало развития макулярного отека может протекать без нарушения зрения.
Чем болезнь опасна для глаза?

В любом случае, гипергликемия, то есть повышение уровня сахара в крови, пагубно влияет на клетки, в том числе и сосудистой стенки.
Она становится менее прочной – кровь и плазма свободно выходят в межклеточное пространство, на поврежденном эндотелии легко образовываются тромбы. Изначально диабет поражает мелкие сосуды, поэтому вены и артерии сетчатки – не исключение.
Как это отражается на зрении?
На начальных этапах падения зрительных функций может и не быть. Конечно, сетчатка – тончайшая нервная ткань – очень чувствительна к перебоям кровоснабжения, но компенсаторные механизмы, а также временное благополучное состояние в центральной, макулярной области, обеспечивают приемлемое зрение.
Когда из измененных сосудов просачивается кровь – участки сетчатки оказываются под кровоизлияниями или теряют питание (частичный тромбоз).
Примерно тогда появятся первые симптомы заболевания:
- «мушки» перед глазами;
- размытость изображения;
- искривление линий.
Более опасные признаки – резкое снижение зрения, появление вспышек (молний), одномоментное исчезновение определенного сегмента в поле зрения (надвигание «пелены»). Иногда такие явления указывают на развитие отслойки сетчатки
Факторы риска

При любых выявленных нарушениях, лучше заранее позаботиться о профилактике и лечении тревожных симптомов. Угроза для зрения увеличивается, если присутствуют дополнительные негативные факторы.
Что увеличивает шансы проявления болезни:
- Неконтролируемые «скачки» уровня сахара в крови;
- Повышенное артериальное давление;
- Курение и другие вредные привычки;
- Патологии почек и печени;
- Беременность и период вскармливания ребенка;
- Возрастные изменения организма;
- Генетическая предрасположенность.
На проявление болезни влияет и продолжительность диабета. Считается, что проблемы со зрением появляются примерно через 15 – 20 лет после постановки диагноза, но могут быть и исключения.
В подростковом возрасте, когда к симптомам диабета присоединяется еще и гормональный дисбаланс, развитие диабетической ретинопатии может произойти за несколько месяцев. Это очень тревожный признак, ведь в такой ситуации даже при постоянном контроле и поддерживающей терапии велик риск слепоты в зрелом возрасте.
Сахарный диабет
Сахарный диабет в последнее время все более распространенным заболеванием. Диабетом болеют, как взрослые, так и дети.
Увеличение количество больных диабетом врачи связывают с тем, что в современном обществе, особенно в крупных городах, очень распространены факторы риска этого заболевания:
- неблагоприятная окружающая среда
- избыточный вес
- нерациональное питание
- ограниченная физическая активность
- «сидячий» образ жизни
- стрессы
- хроническая усталость.
По расчетам специалистов количество людей, болеющих сахарных диабетом, к 2025 году может достигнуть критической отметки — 300 миллионов человек, а это около 5 % населения земного шара.
Сахарный диабет проявляется высоким уровнем сахара в крови. В норме клетки поджелудочной железы (бета-клетки) вырабатывают инсулин — гормон, который регулирует обмен веществ, прежде всего сахара (глюкозы), в крови, а также жиров и белков.
При сахарном диабете, вследствие недостаточной выработки инсулина, возникает нарушение обмена веществ, повышается сахар в крови. А, как известно, именно сахар необходим для нормальной работы клеток организма.
Недостаток инсулина при сахарном диабете не только подвергает клетки организма «голодовке», но еще и приводит к увеличению невостребованного сахара в крови. В свою очередь, излишний сахар ведет к нарушению обмена жиров и накоплению в крови холестерина, образованию бляшек на сосудах.
Такое состояние приводит к тому, что просвет сосудов постепенно сужается, и кровоток в тканях замедляется вплоть до полного прекращения. При сахарном диабете наиболее уязвимыми являются сердце, глаза, зрительный аппарат, сосуды ног, почки.
Диабетическая ретинопатия обычно развивается через 5-10 лет от начала возникновения у человека сахарного диабета. При сахарном диабете I типа (инсулинозависимом) диабетическая ретинопатия протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия.
Причины возникновения сахарного диабета:
- Наследственная предрасположенность
- Избыточный вес.
- Некоторые болезни, в результате которых происходит поражение бета-клеток, вырабатывающих инсулин. Это болезни поджелудочной железы — панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции.
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп). Эти инфекции играют роль спускового механизма для людей группы риска.
- Нервный стресс. Людям группы риска следует избегать нервного и эмоционального перенапряжения.
- Возраст. С увеличением возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
Помимо постоянного ощущения слабости и усталости, быстрой утомляемости, головокружения и других симптомов, при диабете значительно повышается риск развития катаракты и глаукомы, а также поражение сетчатки. Одним из таких проявлений сахарного диабета является диабетическая ретинопатия.
Причины диабетической ретинопатии

Вкратце объяснить суть процесса, приводящего к формированию заболевания очень просто. Перемены в метаболических процессах, к которым приводит диабет оказывают негативное влияние на снабжение кровью глазного аппарата. Микрососуды глаза закупориваются, что приводит к нарастанию давления и прорыву стенок.
Кроме того, в сетчатку могут попадать посторонние вещества из кровеносных сосудов, ведь естественный защитный барьер при диабете начинает хуже выполнять свою функцию. Стенки сосудов постепенно истончаются и теряют свою эластичность, что увеличивает риск кровотечений и патологических нарушений функции зрения.
Диабетическое поражение сетчатки и роговицы глаза выступает в качестве специфического, поздно проявляющегося осложнения сахарного диабета, примерно 90% больных в этом случае имеют инвалидность по зрению.
Характер патологии классифицируется как постоянно прогрессирующий, при этом поражение роговицы и сетчатки на первых этапах протекает без видимых симптомов. Постепенно больной начинает замечать легкую размытость изображения, перед глазами появляются пятна и пелена, что обусловлено нарушениями поверхностного слоя глаза – роговицы.
С течением времени главный симптом усиливается, зрение резко снижается и постепенно наступает тотальная слепота.
Новообразованные сосуды сетчатки глаза очень хрупкие. Они имеют тонкие стенки, состоящие из одного слоя клеток, быстро растут, отличаются бурной транссудацией плазмы крови, повышенной ломкостью. Именно эта ломкость ведет к возникновению внутри глаза кровоизлияний различной тяжести.
К сожалению, тяжелые случаи гемофтальма — не являются единственной причиной, по которой происходит потеря зрения. Также развитие слепоты провоцируют просачивающиеся из новообразованных сосудов белковые фракции плазмы крови, включающие процессы рубцевания сетчатки, стекловидного тела и поражение роговицы.
Непрекращающееся сокращение фиброваскулярных образований, локализованных в диске зрительного нерва и у височных сосудистых аркад, вызывает наступление тракционного расслоения сетчатки, которое распространяясь на макулярную область, поражает центральное зрение.
Это, в конечном счете, становится решающим фактором возникновения регматогенного отслоения сетчатки, которое провоцирует развитие рубеоза радужки. Интенсивно просачиваясь из новообразованных сосудов, плазма крови блокирует пути оттока внутриглазной жидкости, что дает начало развитию вторичной неоваскулярной глаукомы.
Такая патогенетическая цепь весьма условна и описывает лишь наиболее неблагоприятный из вариантов развития событий. Конечно, течение пролиферативной диабетической ретинопатии не всегда заканчивается слепотой.
На любом из этапов, ее прогрессирование может вдруг самопроизвольно прекратиться. И хотя при этом, как правило, развивается потеря зрения, процесс поражения оставшихся зрительных функций существенно замедляется.
Можно ли диабетикам предупредить слепоту?
Основная масса пациентов, которые продолжительное время страдают от сахарного диабета, имеют поражения роговицы глаза и его сетчатки, которые могут иметь разную степень выраженности.
Таким образом, специалисты определили, что примерно 15% больных с диагнозом сахарный диабет имеют слабую симптоматику диабетической ретинопатии, при длительности заболевания более пяти лет симптомы имеют почти 29% больных, 50% пациентов с длительностью течения заболевания от 10 до 15 лет.
Отсюда следует, что чем дольше человек болеет сахарным диабетом, тем выше риск потери зрения.
Также на скорость снижения остроты зрения оказывают негативное влияние сопутствующие факторы, такие как:
- стойкое повышение артериального давления и концентрации сахара в крови;
- нарушение функционирования почек;
- нарушение соотношения липидов крови;
- увеличение массы висцерального жира;
- нарушенный обмен веществ;
- ожирение различной степени;
- генетическая предрасположенность;
- период беременности;
- вредные привычки;
- поражения роговицы глаза.
Однако, регулярный контроль уровня сахара в крови, соблюдение определенной диеты и здоровый образ жизни, прием витаминно-минеральных комплексов для зрения, разработанных специально для больных диабетом (Антоциан Форте и др.) позволяют снизить риск развития слепоты от осложнений диабета.
Наиболее эффективная профилактика потери зрения заключается в точном соблюдении периодичности осмотра больного диабетом у офтальмолога и эндокринолога, следование их рекомендациям.
Симптомы
Самую большую опасность, которую несет заболевание – продолжительное течение без симптомов. На самой первой стадии снижение уровня зрения практически не ощущается, единственное, на что пациент может обратить внимание – макулярный отек сетчатки, проявляющийся в виде отсутствия четкости изображения, которое часто бывает при поражениях роговицы.
Больному становится трудно читать и работать с мелкими деталями, что зачастую списывается ими на общую усталость или недомогание.
Основной симптом поражения сетчатки проявляется только при обширных кровоизлияниях в стекловидном теле, что для больного диабетической ретинопатией ощущается в виде постепенного или резкого снижения остроты зрения.
Внутриглазные кровоизлияния, обычно сопровождаются появлением перед глазом плавающих темных пятен и пелены, которые через какое-то время могут бесследно исчезнуть. Массивные кровоизлияния приводят к полной утере зрения.
Признаком макулярного отека также является ощущение пелены перед глазами. Кроме того, затрудняется чтение или выполнение работ на близком расстоянии.
Начальная стадия заболевания характеризуется бессимптомным проявлением, что затрудняет постановку диагноза и своевременное лечение. Обычно жалобы на ухудшение зрительной функции поступают уже на второй – третьей стадии, когда разрушения достигли значительных масштабов.
Основные признаки ретинопатии:
- Затуманивание зрения, особенно в передней области;
- Появление «мушек» перед глазами;
- Кровянистые вкрапления в стекловидном теле;
- Трудности при чтении;
- Сильная усталость и болезненность глаз;
- Пелена или тень, мешающая нормальному зрению.
- Наличие одного или нескольких симптомов может свидетельствовать о серьезных проблемах со зрением.
В этом случае обязательно стоит посетить врача – офтальмолога. Если есть подозрение на развитие диабетической ретинопатии, лучше выбрать узкого специалиста — офтальмолога – ретинолога. Такой врач специализируется на пациентах, которым поставлен диагноз «сахарный диабет» и поможет точно определить характер изменений.
Диагностика

Чаще всего сахарный диабет способствует развитию патологий глаз, сердечно – сосудистой системы, почек и нарушений кровоснабжения нижних конечностей. Своевременное выявление проблем поможет контролировать состояние пациента и убережет от развития страшных осложнений.
Как проводится исследование:
- Специалист проводит обследование периметрии — зон обзора. Это необходимо для определения состояния сетчатки по периферийным участкам.
- При необходимости выполняется проверка электрофизиологическими методами. Она определит жизнеспособность нервных клеток сетчатки и зрительного аппарата.
- Тонометрия — измерение внутриглазного давления. При повышенных показателях увеличивается риск развития осложнений.
- Офтальмоскопия — исследование глазного дна. Проводится на специальном приборе, безболезненная и быстрая процедура.
- Ультразвуковое исследование внутренних поверхностей глаза проводится при необходимости определения развития патологий глазного яблока и скрытых кровотечений. Зачастую также обследуются и сосуды, питающие глазной аппарат.
- Оптическая когерентная томография — самый эффективный способ определения нарушений строения зрительного аппарата. Позволяет увидеть макулярный отек, не заметный при личном осмотре при помощи линз.
Для того, чтобы сохранить зрительную функцию на долгие годы, пациентам с сахарным диабетом обязательно следует проходить профилактический медосмотр хотя бы каждые полгода. Это поможет определить начавшийся процесс на ранних стадиях и предупредить серьезные патологии.
Пациенты, страдающие сахарным диабетом, наиболее подвержены различным поражениям роговицы и сетчатки глаза, им необходимо постоянно находиться под контролем офтальмолога и посещать регулярные медицинские осмотры.
Еще проводят такие диагностические процедуры:
- визометрия – определение остроты зрения по специальной таблице;
- периметрия – позволяет определить угол обзора каждого глаза, при наличии поражения роговицы, например бельма, поле зрения будет иметь меньший угол, чем у здорового глаза;
- биомикроскопия передней стенки глазного яблока – бесконтактная диагностика поражений сетчатки и роговицы глаза с использованием щелевой лампы;
- диафаноскопия – позволяет определить наличие опухолей на внешних структурах роговицы и внутри глазного яблока;
В том случае, если диагностировано помутнение роговицы глаза, хрусталика или стекловидного тела, исследование выполняется методом ультразвука.
Профилактика осложнений и предупреждение наступления слепоты основывается на раннем диагностировании поражений роговицы, сетчатки и глазного дна, что говорит о прогрессировании диабетической ретинопатии.
Лечение диабетической ретинопатии

Важным моментом в лечении больного является систематический и оптимизированный контроль уровня гликемии и глюкозурии, возможно потребуется разработка индивидуальной инсулинотерапии для пациента.
Наиболее широко применяемый метод лечения диабетической ретинопатии и макулярного отека — лазерная терапия, выполняемая амбулаторно.
Лазерная коагуляция сетчатки глаза дает возможность притормозить или полностью остановить процесс неоваскуляризации, ранее очень тонкие и хрупкие сосуды укрепляются, уровень проницаемости сводится к минимуму, также как и вероятность отслойки сетчатки.
Сущность данного метода сводится к следующему:
- разрушить зоны гипоксии сетчатки и роговицы, являющиеся источником роста новообразованных сосудов;
- увеличить прямое поступление кислорода к сетчатке из сосудистой оболочки;
- осуществить тепловую коагуляцию новообразованных сосудов.
Лазерное хирургическое вмешательство может выполняться несколькими способами:
- Барьерным – парамакулярные коагуляты наносятся в виде многослойной сетки (лучшие результаты вмешательства достигаются при лечении первой стадии диабетической ретинопатии, осложненной макулярным отеком).
- Фокальным – методика предполагает прижигание микроаневризм, выделяющихся жидкостей, небольших кровоизлияний (является дополнительной процедурой к контрастному рентгенологическому исследованию сосудов сетчатки глаза).
- Панретинальным – нанесение коагулятов выполняется на всю область сетчатки (рекомендуется в качестве предупреждающего лечения и назначается при второй стадии заболевания).
Для лечения препролиферативной либо пролиферативной диабетической ретинопатии лазерные коагуляты наносят по всей сетчатке, кроме ее центральных отделов (панретинальная лазеркоагуляция). При этом новообразованные сосуды подвергают фокальному лазерному облучению.
Этот хирургический метод особенно эффективен на ранних стадиях поражения глаза, предупреждая слепоту практически в 100% случаев. В запущенных случаях его эффективность значительно снижается. Степень компенсации диабета, в этом случае, ощутимого влияния на результат лечения не оказывает.
При диабетическом макулярном отеке лазерному воздействию подвергают центральные отделы сетчатки. Длительность терапевтического эффекта здесь, в значительной степени зависит от системного статуса пациента.
Лекарственная терапия диабетической ретинопатии и гемофтальма – наверное самый противоречивый раздел современной офтальмологии. Конечно, по данному аспекту проведено огромное количество исследований и сегодня продолжается активный поиск эффективных лекарственных препаратов.
К медикаментозным средствам можно отнести прием различных антиоксидантов и средств, снижающих проницаемость сосудов (Антоциан Форте), улучшающих обменные процессы в тканях глаза (Тауфон, Эмоксипин).
Улучшить кровоснабжение тканей глаза можно и с помощью физиотерапевтических приборов. Наиболее эффективным аппаратом, который можно использовать в домашних условиях являются «Очки Сидоренко».
При выраженных кровоизлияниях возможно интравитриальное (внутриглазное) введение ферментных препаратов (Гемаза, Лидаза). Однако, на данный момент, медикаментозных средств, способных справиться с развитыми стадиями диабетической ретинопатии не существует.
Лечение диабетической ретинопатии является достаточно сложной задачей и должна проводиться высококлассными специалистами на специальном оборудовании, поэтому так важен выбор офтальмологического центра.
Оптимальная терапия во многом зависит от степени поражения, а также индивидуальных особенностей пациента. Медикаментозные препараты, как правило, назначаются только для поддержания нормального состояния глазного аппарата, а также для восстановления после процедур.
Используемые ранее препараты для лечения сосудов сейчас не применяются, ведь доказано большое количество побочных проявлений и низкая степень эффективности. Чаще всего используются следующие методы коррекции глаз, которые уже доказали свою эффективность
Медикаментозное лечение
Реабилитация пациентов с диабетической ретинопатией (ДР) остается одной из наиболее актуальных и трудноразрешимых проблем офтальмологии. ДР является основной причиной слепоты среди взрослого населения.
Направления консервативной терапии ДР:
- компенсация СД и сопутствующих системных метаболических нарушений:
- углеводного обмена;
- артериального давления (АД) (блокаторы ренин– ангиотензин–альдостероновой системы);
- липидного и белкового обмена (витамины A, B1, B6, В12, В15, фенофибраты, анаболические стероиды);
- коррекция метаболических процессов сетчатки:
- антиоксидантная терапия;
- активаторы метаболизма нервной ткани;
- ингибиторы альдозоредуктазы;
- блокаторы ангиогенеза;
- коррекция нарушений сосудистой системы и реологии крови:
- средства, улучшающие реологию крови;
- сосудорасширяющие средства;
- ангиопротекторы;
- средства, улучшающие состояние эндотелия и базальной мембраны сосудистой стенки.
Данный перечень постоянно пополняется и обновляется. В него включены как известные группы, представленные довольно широким спектром препаратов, так и новые, перспективные направления.
Безусловной основой любого лечения ДР (как консервативного, так и хирургического) является компенсация СД и сопутствующих метаболических нарушений – белкового и липидного обмена.
Основой профилактики и лечения ДР является оптимальная компенсация углеводного обмена. При СД 1–го типа приемлемым считают уровень гликемии натощак до 7,8 ммоль/л, а содержание гликозилированного гемоглобина HbA1 – до 8,5–9,5%. При СД 2–го типа уровень гликемии может быть несколько выше с учетом самочувствия больного.
По результатам исследования EUCLID, применение ингибитора АПФ лизиноприла позволило в 2 раза уменьшить риск прогрессирования ретинопатии и на 1/3 сократить количество ее новых случаев в течение 2–х лет наблюдения.
Кроме эффективности лизиноприла, изучается эффективность применения других ингибиторов АПФ (каптоприла, фозиноприла, периндоприла и др.).
Также для коррекции липидного и белкового обмена ряд авторов рекомендует применять витамины A, B1, B6, В12, В15, фенофибраты и анаболические стероиды.
Известны данные, что фенофибраты помимо коррекции гипертриглицеридемии и смешанной дислипидемии могут ингибировать экспрессию VEGF рецепторов и неоваскуляризацию, а также обладают антиоксидантной, противовоспалительной и нейропротективной активностью.
- Антиоксиданты.
На ранних стадиях ДР была отмечена выраженная активация перекисного окисления липидов, в результате чего автором был получен положительный эффект от применения токоферола (1200 мг в день).
Положительный эффект был показан при применении и комплексной антиоксидантной терапии – системной (альфа–токоферол) и местной (глазные лекарственные пленки с эмоксипином), и терапии мексидолом.
Клинические результаты нескольких двойных слепых плацебо контролируемых исследований при ДР подтвердили фармакологический эффект препарата комплексного действия Танакан в виде улучшения состояния сетчатки и повышения остроты зрения.
- Активаторы метаболизма нервной ткани.
С 1983 г. проведено большое количество экспериментальных и клинических исследований по применению пептидных биорегуляторов при ДР. Пептидные биорегуляторы регулируют процессы метаболизма в сетчатке, обладают антиагрегационным и гипокоагуляционным действием и антиоксидантной активностью.
Ингибиторы альдозоредуктазы. Перспективным представляется использование для лечения ДР ингибиторов альдозоредуктазы – фермента, который участвует в метаболизме глюкозы по полиоловому пути с накоплением в инсулиннезависимых клетках сорбитола.
В экспериментальных исследованиях на животных было показано, что ингибиторы альдозоредуктазы тормозят дегенерацию перицитов при ретинопатии.
- Прямые ингибиторы фактора роста эндотелия сосудов (VEGF).
Еще одним перспективным направлением в лечении ДР представляется применение прямых ингибиторов фактора роста эндотелия сосудов (VEGF). Как известно, VEGF–фактор запускает патологический рост новообразованных сосудов, геморрагии и экссудацию из сосудов сетчатки.
Интраокулярное введение anti–VEGF фактора может быть эффективным в начальных стадиях ДР и уменьшать макулярный отек или ретинальную неоваскуляризацию. В настоящее время доступно 4 anti–VEGF агента: пегаптамиб содиум, ранибизумаб, бевацизумаб, афлиберцепт.
Сосудорасширяющие средства в настоящее время рекомендовано использовать дифференцированно и с осторожностью. Имеется положительный опыт применения ксантинола никотината для коррекции гемореологических нарушений при ДР и нормотоническом и гипертоническом типах нейроваскулярной реакции.
- Ангиопротекторы.
Средства, укрепляющие сосудистую стенку, препятствуя ее повышенной проницаемости, являются достаточно многочисленной группой среди препаратов, применяемых для лечения ДР.
Из этой группы использовались рутин и его производные, витамин Е, аскорбиновая кислота, доксиум (добесилат кальция). При длительном приеме препаратов этой группы (4–8 мес. и более) авторы отмечали частичную резорбцию ретинальных геморрагий.
Коррекция состояния эндотелия и базальной мембраны сосудистой стенки представляется одним из наиболее перспективных направлений с точки зрения терапии ранних стадий ДР и профилактики прогрессирования данного заболевания.
В последние годы появилось множество сообщений о применении в лечении ДР препарата Сулодексид (Вессел Дуэ Ф, Alfa Wassermann) из группы гликозоаминогликанов (ГАГ), состоящего из гепариноподобной фракции (80%) и дерматин–сульфата (20%).
Сулодексид при ДР оказывает комплексное действие:
- выраженное ангиопротекторное – восстановление электрического заряда базальной мембраны и целостности сосудистой стенки;
- антитромботическое;
- фибринолитическое;
- антигипертензивное.
Хирургические методы
Лазерная коагуляция малотравматичная и весьма результативная процедура. На данном этапе развития медицины — это оптимальный вариант коррекции зрения при диабетической ретинопатии.
Процедура проводится с использованием местного обезболивающего препарата в виде капель, не требует тщательной подготовки и длительного реабилитационного периода.
Стандартные рекомендации предписывают предварительный осмотр, при необходимости медикаментозное лечение после процедуры и период покоя после вмешательства.
Процедура занимает примерно полчаса, пациент не чувствует боли и значительного дискомфорта. При этом даже не требуется госпитализация больного, ведь процедура проводится в амбулаторных условиях.
Единственными недостатками лазерной коагуляции можно назвать поиск хорошего специалиста и недостаточное оснащение медицинских учреждений. Далеко не в каждой больнице есть подобное оборудование, поэтому жителям отдаленных мест проживания придется дополнительно учитывать расходы на поездку.
В некоторых случаях эффективность лазерной коагуляции может быть недостаточной, поэтому используются альтернативный метод — хирургическую операцию. Она называется витрэктомия и проводится под общим наркозом.
Ее суть — удаление поврежденных мембран сетчатки, помутневшего стекловидного тела и коррекция сосудов. Также восстанавливается нормальное расположение сетчатки внутри глазного яблока и нормализация сосудистого сообщения.
Реабилитационный период занимает несколько недель и требует постоперационного приема медикаментозных препаратов. Они помогают снять возможное воспаление, предупреждают развитие послеоперационных инфекций и осложнений.
Выбор подходящей процедуры коррекции зрения при диабетической ретинопатии проводится согласно индивидуальным особенностям пациента. следует отметить, что полного излечения добиться невозможно, поэтому такие вмешательства обеспечивают замедление патологических процессов в глазу.
Возможно, через несколько лет пациенту вновь понадобится подобное вмешательство, поэтому походы к офтальмологу после благополучно проведенной операции не отменяются.
Возможные осложнения и профилактика заболевания
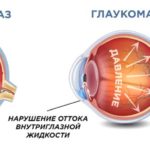
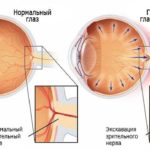
Наиболее опасными осложнениями диабетической ретинопатии являются развитие вторичной глаукомы и катаракты.
Пациенты, страдающие от сахарного диабета, должны находиться на постоянном контроле у эндокринолога и офтальмолога, что позволит им предупредить поражение сетчатки глаза, вплоть до ее отслойки, попадание крови в стекловидное тело, резкую потерю остроты зрения и наступление тотальной слепоты.
Современная медицина предлагает больным, страдающим от диабетической ретинопатии, процедуру лазерной коагуляции – воздействие тепла на сетчатку глаза, что позволит избежать регрессивных процессов сосудов глазного дна.
Несмотря на широкую распространенность и практически неизбежность такого заболевания у пациентов, которым диагностирован сахарный диабет, способы профилактики также разработаны. В первую очередь они связаны с достаточным контролем над уровнем сахара в крови, но имеются и другие нюансы.
Что поможет предупредить развитие болезни:
- Мероприятия по нормализации артериального давления. Это поможет снизить нагрузку на сосуды и убережет их от разрывов.
- Регулярный осмотр у офтальмолога. Для диабетиков это должно стать хорошей привычкой, посещение проводить как минимум раз в полгода. Если вдруг были отмечены тревожные симптомы падения зрительной функции, необходимо сразу же посетить специалиста.
- Контроль над уровнем сахара в крови. Это поможет избежать многих серьезных осложнений, в том числе и развитие диабетической ретинопатии.
- Отказ от вредных привычек. Научно доказано негативное влияние курения и алкоголя для здоровья сосудов.
- Посильные физические нагрузки и прогулки на свежем воздухе. Частые причины проблем со зрением — длительное пребывание перед компьютером или телевизором.
Прогноз для пациентов
Продолжительность жизни и сохранение зрительной функции напрямую зависит от степени поражения глаз, возраста и продолжительности протекания сахарного диабета. Ставить диагноз заочно очень трудно, ведь следует учитывать индивидуальные показатели пациента.
Кроме того, при диабетической ретинопатии проводится оценка поражения других органов и систем по различным международным методикам. В среднем развитие ретинопатии происходит спустя 10 – 15 лет после определения сахарного диабета, а необратимые последствия происходят также в течение этого времени.
Обычно осложнениями данного состояния можно назвать наличие сопутствующих заболеваний и патологий. Диабет негативно воздействует на все внутренние органы и системы организма, но зрительная функция страдает в первую очередь.
Диабетическая ретинопатия — самое распространенное осложнение диабета. Под воздействием изменений метаболических процессов, нарушается функция сосудов, питающих глазной аппарат, что приводит к кровоизлияниям и патологическим процессам глаз.
Заболевание ничем себя не проявляет на ранней стадии, поэтому большинство пациентов попадают к врачу уже с необратимыми процессами. Чтобы этого не произошло, необходимо регулярно посещать офтальмолога для проверки зрения и осмотра сетчатки.
Источники: rmj.ru, proglaza.ru, pridiabete.ru, excimerclinic.ru



Комментарии: